Ricerca originale
Evidence 2014;6(6): e1000082 doi: 10.4470/E1000082
Ricevuto: 6 maggio 2014 Accettato: 9 maggio 2014 Pubblicato: 26 giugno 2014
Copyright: © 2014 Giacometti. Questo è un articolo open-access, distribuito con licenza Creative Commons Attribution, che ne consente l’utilizzo, la distribuzione e la riproduzione su qualsiasi supporto esclusivamente per fini non commerciali, a condizione di riportare sempre autore e citazione originale.
Background
I rapidi cambiamenti demografici hanno profondamente modificato il funzionamento della rete dei servizi ospedalieri e territoriali. Infatti, il contesto attuale nel quale si opera è caratterizzato da mutamenti di tipo demografico, epidemiologico e anche sociale con invecchiamento della popolazione e, conseguentemente, aumento della prevalenza di patologie cronico-degenerative (1,2). Questo impone di ripensare e di rimodulare l’offerta dei servizi e delle prestazioni in una logica di transitional care, un insieme di azioni concepite per assicurare il coordinamento e la continuità di cura quando i pazienti vengono trasferiti o da una struttura a un’altra o tra livelli di intensità di cura diversi (3,4).
In tale modello, il punto di partenza è costituito dall’integrazione sia tra le diverse figure professionali coinvolte, sia tra i diversi setting assistenziali, oltre alla condivisione di percorsi assistenziali. Inoltre, particolare attenzione deve essere posta all’identificazione della tipologia di pazienti target di questi nuovi modelli di presa in carico: pazienti post-acuti con un elevato rischio di reospedalizzazione in assenza di un’assistenza adeguata; pazienti cronici con un elevato bisogno assistenziale e a rischio di reospedalizzazione o di ricovero inappropriato; pazienti cronici che richiedono una fase di monitoraggio e un’educazione all’autocura (5-8).
In tale contesto il modello di cure intermedie (CI) costituisce un servizio “ponte” tra ospedale e territorio, due setting molto diversi che rappresentano i pilastri della sanità pubblica e devono realizzare sinergicamente il processo di presa in carico globale della persona (4,9-11).
In Piemonte questi modelli innovativi di presa in carico globale del paziente rappresentano una sfida ardua perché, oltre a rispondere a specifici requisiti di appropriatezza, efficacia, efficienza e sicurezza, devono inserirsi in un contesto politico-economico particolare e sottoposto a rapidi cambiamenti. Il Piemonte, infatti, per far fronte alla situazione socio-economica attuale ed in riferimento al PSSR 2010-2015, ha recentemente attuato un piano di rientro che mira a superare l’inappropriatezza di alcune prestazioni e delle loro modalità di erogazione. Di conseguenza la DGR n. 6-5519 del 14/03/13 ha previsto per l’ASL TO3 la riconversione di 5 ospedali in strutture di assistenza territoriale per le CI.
Obiettivi
Effettuare un’analisi approfondita dell’appropriatezza organizzativa, dell’efficacia e dell’efficienza dei tre nuovi servizi di CI implementati presso l’ASL TO3.
Metodi
Il modello di transitional care, messo a punto dai professionisti dell’ASL TO3, ha previsto la realizzazione di tre servizi innovativi:
- Centro di Assistenza Primaria (CAP): attivato nel mese di luglio 2013 presso la struttura sanitaria territoriale di Avigliana con l’implementazione dei servizi di specialistica ambulatoriale per un monte ore di 238 ore settimanali. I dati relativi ai primi mesi di attività sono stati raccolti per analizzare i volumi operativi del CAP e misurare l’impatto di questo nuovo modello organizzativo sull’attività della struttura di emergenza di riferimento presso il DEA di Rivoli.
- Servizio di Telemedicina (ST): la centrale operativa è stata realizzata presso la struttura sanitaria territoriale di Avigliana. I pazienti sono stati reclutati utilizzando come criterio di inclusione la presenza di specifiche caratteristiche di fragilità e sottoposti a monitoraggio tre volte alla settimana. Tale monitoraggio è stato effettuato sia a domicilio sia in teletrasmissione, al fine di testare e validare il funzionamento dei device utilizzati. La seconda fase della sperimentazione, attualmente in atto, prevede il progressivo reclutamento di un pool di pazienti di controllo con caratteristiche anagrafiche, sociali e cliniche sovrapponibili al primo gruppo di pazienti già reclutati (casi) al fine di confrontare gli outcome di salute.
- Continuità Assistenziale a Valenza Sanitaria (CAVS): realizzata presso la struttura sanitaria territoriale di Giaveno. Sono state effettuate due tipologie di analisi: la prima (ex ante) di appropriatezza del setting assistenziale fornito ai pazienti ricoverati; la seconda di analisi economica relativa ai costi sostenuti per finanziare i diversi setting assistenziali possibili.
Risultati
Dall’analisi dei dati di attività, nel corso dei primi sei mesi il CAP di Avigliana ha assistito circa 2000 pazienti con una media di circa 14 passaggi al giorno. Nel 70% dei casi è stato necessario l’intervento del medico, mentre il 30% dei pazienti è stato indirizzato verso l’ambulatorio infermieristico che si è rivelato il setting più appropriato in questi casi. Tra le cause di accesso più comuni i traumi (22%), le ustioni (10%), i disturbi dermatologici (5%) e il dolore addominale (10%). Rispetto all’esito del percorso assistenziale, nel 65% dei casi i pazienti sono stati dimessi a domicilio, nel 10% del casi è stata consigliata una visita presso dal medico di medicina generale, mentre solo il 5% dei pazienti è stato inviato in DEA.
Il ST ha dimostrato sin dalle prime fasi di sperimentazione di inserirsi perfettamente nel modello organizzativo di CI attraverso una presa in carico globale del paziente. Inizialmente sono stati reclutati 32 soggetti dei quali sono stati registrati i dati sociodemografici ed i principali parametri di interesse. E’ previsto che la fase sperimentale termini nel mese 2014 con l’arruolamento di almeno 60 pazienti e il monitoraggio di altrettanti come controllo. I motivi principali della presa in carico sono stati scompenso cardiaco (38%), BPCO (25%), fragilità (22%), diabete (16%).
Per quanto riguarda il servizio di CAVS, l’analisi di appropriatezza condotta sui dati delle SDO dei reparti di medicina per acuti ha dimostrato che il numero di posti letto per acuti non era coerente con l’esigenza assistenziale di pazienti, che necessitavano prevalentemente di cure post-acuzie: infatti, nel 55% dei ricoveri analizzati è stata identificata una inappropriatezza del setting assistenziale. Questo dato ha fortemente supportato la decisione aziendale di riconvertire 163 posti letto per acuti presenti all’interno dei cinque presidi ospedalieri oggetto di riconversione in 110 posti letto CAVS, con il duplice intento di ridurre i posti letto in termini assoluti e di riorganizzare il setting assistenziale in modo più appropriato.
La successiva analisi economica ha dimostrato una netta riduzione del costo per posto letto, con un risparmio di circa € 24.000,00/die, derivante dall’analisi dei costi dei fattori produttivi correlati alla funzione di CAVS relativa alla casistica di pazienti considerati appropriati per tale funzione.
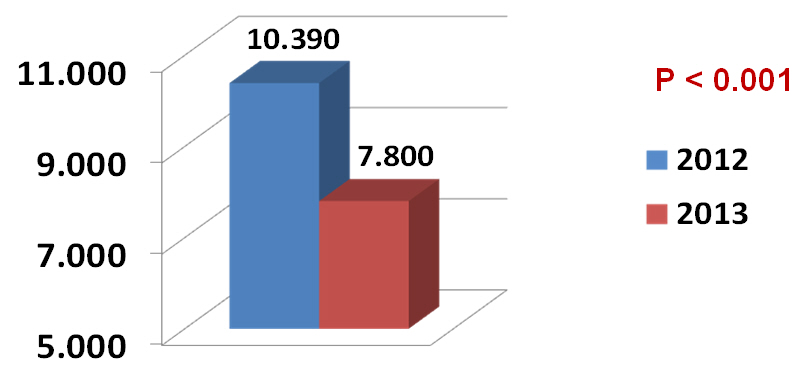
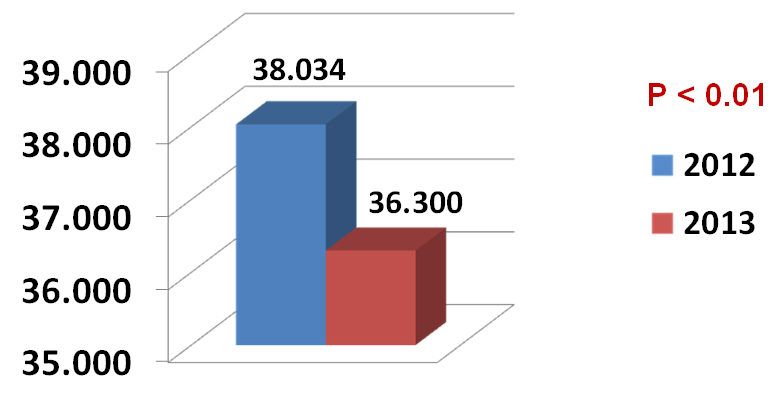
Per ciò che riguarda l’impatto del nuovo modello organizzativo sul DEA di riferimento di Rivoli, rispetto allo stesso periodo del 2012, i codici bianchi sono diminuiti dal 17% al 13% (p< 0.001) ed i codici verdi hanno subito una lieve riduzione (circa l’1,5%) (p< 0.01), soprattutto tra specifiche categorie di pazienti, limitando gli accessi inappropriati e l’overcrowding (figura 1 e figura 2).
Discussione
Lo studio dimostra che la sinergia di nuovi modelli assistenziali migliora l’appropriata gestione dei pazienti e contribuisce alla sostenibilità del nostro SSN in questo particolare momento storico. Ulteriori sviluppi dello studio, come avviene a livello internazionale per le diverse modalità di gestione dei pazienti fragili e complessi, dovranno verificare se il modello di assistenza adottato risponde alle aspettative iniziali e se è efficace. Queste valutazioni potranno essere sviluppate elaborando indicatori in grado di misurare l’efficienza nell’utilizzo delle risorse, la funzionalità del processo di cura e il suo impatto organizzativo, nonché l’esito clinico associato.
Limiti
Il modello organizzativo di transitional care è in fase iniziale di implementazione e non sono ancora disponibili i dati relativi alle successive fasi del progetto che prevedono: estensione servizio di telemedicina ad altre sedi, riorganizzazione delle attività di recupero e riabilitazione funzionale, potenziamento delle cure domiciliari.
Conclusioni
L’attività ospedaliera necessita di una forte integrazione organizzativa con l’assistenza territoriale che sviluppi connessioni e modalità di relazione a “ponte” in un’ottica di continuità delle cure: con questi presupposti la riconversione di parte della rete ospedaliera in rete di assistenza primaria si presenta come un processo di implementazione innovativo, ma complesso, che necessita di una metodologia rigorosa.
Per tutti gli stakeholders della sanità è giunto il momento di intraprendere nuove collaborazioni e di impegnarsi nella progettazione e nella realizzazione di progetti innovativi che permettano di indirizzare correttamente le risorse a disposizione verso servizi e prestazioni sanitarie efficaci, appropriate e di valore elevato.



