Il punto di...
Evidence 2016;8(11): e1000156 doi: 10.4470/E1000156
Pubblicato: 21 novembre 2016
Copyright: © 2016 Donzelli. Questo è un articolo open-access, distribuito con licenza Creative Commons Attribution, che ne consente l’utilizzo, la distribuzione e la riproduzione su qualsiasi supporto esclusivamente per fini non commerciali, a condizione di riportare sempre autore e citazione originale.
La disponibilità di farmaci innovativi per trattare l’epatite da virus C (HCV), che hanno una elevata probabilità di eliminare il virus dal sangue in maniera sostenuta — sustained virological response — (SVR), considerata plausibile indicatore di eradicazione definitiva e di guarigione, ha portato a una serie di proposte:
1. Per abbattere i prezzi dei nuovi antivirali ricorrere all’istituto della “licenza obbligatoria”, invocabile in caso di emergenza nazionale, per poter produrre a basso costo i farmaci anti-HCV (1): una petizione in tal senso, promossa da Salute Internazionale, è stata raccolta da alcuni parlamentari (2).
2. Attuare uno screening di popolazione per identificare i soggetti con infezione da HCV asintomatica: a favore di questa strategia illustri infettivologi, associazioni di pazienti e familiari, politici (3) e naturalmente le aziende produttrici dei farmaci.
3. Estendere i trattamenti con i nuovi farmaci, garantendo l’accesso anche ai soggetti asintomatici identificati tramite screening (3).
Nel presente articolo vengono sinteticamente discussi i tre punti, soffermandosi su alcuni segnali relativi alla sicurezza a lungo termine dei farmaci per l’epatite virale, che suggeriscono riflessioni generali.
1. HCV come emergenza nazionale
Pur concordando con la necessità di agire con decisione per ridurre i prezzi esorbitanti di questi e altri farmaci innovativi, occorre evitare alcune criticità.
- Non è scontato l’argomento che l’HCV costituisca “un’emergenza nazionale di sanità pubblica”. Se è vero che potrebbe interessare oltre 1 milione di italiani (la SIMG scrive “per l’Italia prevalenza di ~3%”, associazioni di pazienti come EpaC riportano sul proprio sito anche 2 milioni, anche se stime recenti farebbero pensare a non più di 6-700.000 infetti), questi non sono in aumento, bensì in diminuzione. Infatti le trasfusioni sono ormai regolate da norme rigide e esiste una maggior consapevolezza dei rischi legati a strumenti da taglio. Inoltre, a differenza di altri virus i rapporti eterosessuali tra coppie con uno dei partner infetto sono quasi del tutto esenti da rischi di trasmissione per l’HCV (4). Tutto ciò fa sì che i tassi d’incidenza d’epatite C (tabella 1) siano scesi nel 2015 a 0,2 ogni 100.000 abitanti. Il bacino degli infetti si va dunque svuotando dato che, a fronte di “ingressi” in diminuzione, le “uscite (mortalità dei soggetti HCV+) non possono essere inferiori alla mortalità generale degli italiani (nel 2015 pari a 989 x 100.000 nel 2013 (5)). Dunque il numero di soggetti infetti sembra in diminuzione, fatta salva l’attenzione da prestare a immigrati da zone ad elevata prevalenza, man mano che i soggetti più anziani HCV+ muoiono senza sapere di essere stati portatori del virus.
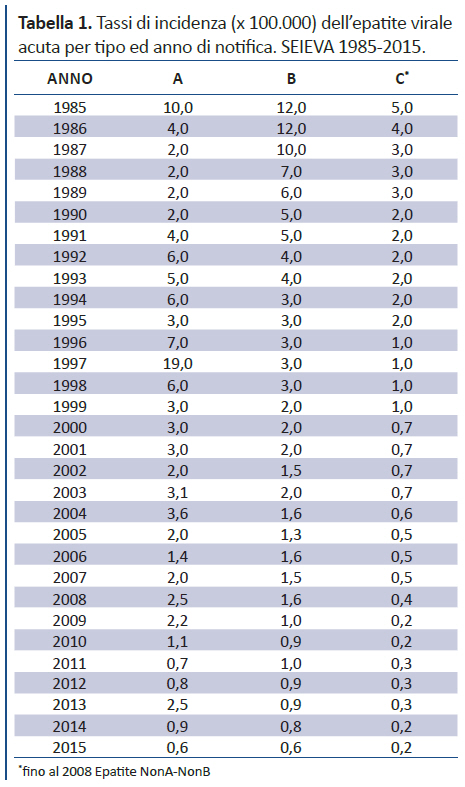
- Il termine “emergenza” non è adeguato, perché la progressione dell’infezione, se presente, è in genere molto lenta e rallentabile grazie a una serie di misure comportamentali che costerebbero molto meno dei nuovi farmaci sotto il potenziale controllo degli interessati (tabelle 2 e 3) adeguatamente informati e supportati. A maggior ragione l’argomento non è forte perché oggi i trattamenti innovativi a carico del SSN non sono affatto negati ai pazienti cirrotici con HCV; e chi di loro ha conseguito una SVR con terapie a base di interferone ha mostrato di avere mortalità simile alla popolazione generale (SMR=1), dopo un follow-up sino a oltre 20 anni, mediana 9,6 (6). Peraltro, si è appena riusciti a completare l’avvio dei “50.000 + 10.000 trattamenti” concordati tra AIFA e i produttori, di cui i cirrotici sono i 2/3. I nuovi farmaci non sono inoltre negati ai pazienti con fibrosi severa/F3 (e anche a non pochi pazienti F2/danno fibrocicatriziale significativo, e sono in discussione ampliamenti dei criteri sugli F2): lo dimostra il fatto che nel 2015 il SSN ha pagato in media decine di migliaia di euro per trattamento, perché quelli avviati sono stati inferiori a quelli pattuiti nell’accordo AIFA/produttori. Se ad alcuni pazienti che teoricamente rientrano nei criteri d’accesso stabiliti è stato chiesto di aspettare, questo è dovuto a motivi organizzativi dei centri (che dunque sarebbe discutibile sovraccaricare con ondate di soggetti infetti allarmati da improvvidi screening di popolazione o di fatto spinti verso screening cosiddetti opportunistici, che si ritiene meglio mirare a soggetti a maggior rischio). Pertanto, l’argomento di un’emergenza nazionale/estrema urgenza andrebbe ponderato prima di appellarsi ai margini consentiti in questi casi dall’accordo dell’Organizzazione Mondiale per il Commercio (1,7), per non rischiare di soccombere nell’arbitrato cui è verosimile si appellerebbero le multinazionali, vedendo i loro interessi globali minacciati se un paese “ricco” imboccasse da solo questa strada: in caso di una loro vittoria, infatti, i risarcimenti potrebbero essere pesanti per il nostro SSN. Ciò non significa piegarsi alla prepotenza di grandi produttori: tuttavia una mossa di tale portata dovrebbe avvenire solo dopo serie valutazioni di sostenibilità giuridica e di copertura politica.

2. Lo screening di popolazione
Occorre imboccare strade realistiche per ridurre prezzi inaccettabili senza drammatizzare in modo non evidence-based i rischi di tutti gli infetti, in particolare evitando di avanzare azzardate proposte di screening, finché non:
- fosse chiaro che chi non ha fibrosi evolutiva abbia più da guadagnare che da perdere con i farmaci attuali, non solo a breve, ma a lungo termine, in relazione a potenziali rischi che iniziano appena a delinearsi (v. punto 3)
- si sia riusciti davvero ad abbattere i costi dei farmaci innovativi di almeno un ordine di grandezza, rendendo il rapporto costo-opportunità accettabile rispetto a possibili usi sanitari alternativi di quell’ammontare di risorse.
Uno screening, che genererebbe attese oggi non soddisfacibili, avrebbe anche ricadute negative di disaffezione e sfiducia nei confronti di un SSN già sottoposto ad attacchi che rischiano di affossarlo, scatenando una pressione che AIFA e SSN non riuscirebbero a sostenere. Con la stessa logica dovrebbero essere scoraggiati anche screening opportunistici, non rivolti a soggetti a rischio.
3. Estensione dei pazienti trattati con i nuovi farmaci
A prescindere dalla sostenibilità economica e da valutazioni di costo-opportunità, cautela va prestata anche sulla sicurezza a lungo termine di queste “terapie innovative” (8,9), prima di estenderle a soggetti HCV+ in buone condizioni di salute. Troppe volte, infatti, abbiamo assistito a clamorose sconfessioni di “molecole innovative” che non hanno mantenuto le promesse, anche per problemi di sicurezza a lungo termine.
Nello specifico dei farmaci antivirali, preoccupa una presentazione all’International Liver Congress 2016 (10), relativa a una ricerca condotta ad Hong Kong su 45.300 pazienti con epatite B cronica (non tutti cirrotici) diagnosticata tra il 2000 e il 2012, con un follow-up fino a 7 anni. Nei trattati con analoghi dei nucleos(t)idi (lamivudina ed entecavir, per alcuni tenofovir), rispetto al gruppo dei non trattati pesati con propensity score, l’insieme di tutti i tumori maligni non si è ridotto: adjusted hazard ratio (AHR 1,01; IC 95% 0,82–1,25, p = 0,899). In particolare, se il carcinoma epatocellulare è tendenzialmente diminuito, l’insieme di tutti gli altri tumori è complessivamente aumentato (AHR 1,17; IC 95% 0,93-1,47, p= 0,188), e i tumori colorettali (AHR 2,17; IC 95% 1,08-4,36, p = 0,029) e cervicali (AHR 4,41; IC 95% 1,01-19,34, p = 0,049) sono aumentati in modo significativo.
Ancor più preoccupanti i dati sulla mortalità totale11: 5,1% di morti tra i trattati, 3,3% tra i non trattati, con un RR di 1,54 (IC 95% 1,35-1,76, p < 0,0001), altamente significativo e un NNH di 55 (42,4-79,7), che si potrebbe ridurre ma non certo eliminare intensificando gli screening per i tumori colorettali e cervicali.
Ciò non tranquillizza sulla sicurezza a lungo termine di alcune “terapie innovative”, ancorché diverse da quelle proposte per l’HCV. Pur nella consapevolezza che i virus sono diversi, che le probabilità di SVR per l’HCV con terapie di 12 settimane (forse presto di 8) siano molto buone (non così per l’HBV, che richiede oltretutto anni di terapia), il principio di precauzione ci dovrebbe ricordare che i rischi dei trattamenti possono essere meno giustificati se estesi a pazienti in condizioni meno serie, nei quali il bilancio tra rischi e benefici attesi e di costo-opportunità va ponderato con molta attenzione.
Per l’HBV, ad esempio, un recente studio prospettico giapponese (12) su 388 portatori di HBV inattivi (HBeAg-negativi, definiti inattivi in base ai livelli di ALT e di HBV DNA) di età media 57,5 anni, ha mostrato una prognosi molto buona nei 3 anni di follow-up: nessuno ha sviluppato cirrosi, epatocarcinoma o morte epato-correlata, benché il 9,3% di loro abbia deviato nel tempo dallo stato di inattività. È improbabile che un trattamento antivirale (ancorché accessibile a basso costo) avrebbe giovato all’insieme di questi soggetti.
Inoltre, chi dà per altamente sicuro un trattamento con antivirali per sole 8-12 settimane dovrebbe tenere a mente esempi di farmaci insospettabili e di largo impiego, che si sono rivelati pericolosi a distanza di molti anni (13-16), con terapie 10 volte più brevi di quelle con i nuovi antivirali.
Infine, non è scontata l’eradicazione in chi ha raggiunto una SVR, come mostra la presenza di RNA virale nel 67% di espianti di fegato su pazienti che avevano una SVR dopo una media di 17 settimane di terapia con questi nuovi antivirali (17). Senza contare che gli eradicati possono infettarsi di nuovo, come dimostra una metanalisi (18) su oltre 9.000 pazienti omosessuali maschi o tossicodipendenti: in 5 anni le reinfezioni da HCV sono state il 15% in co-infetti da HIV e 10% in chi usa droghe, per reiterazione di comportamenti a rischio.
Prevenzione e cure non farmacologiche
Per finire, lasciar passare il messaggio che le uniche opzioni per gli infetti da HCV siano “attendere un peggioramento o pagare in proprio” (19) fa l’interesse degli oligopoli farmaceutici e ne rafforza il potere contrattuale, creando fortissime pressioni sui decisori per distorcere valutazioni più razionali di costo-opportunità. E crea allarmismo e disperazione tra i pazienti con epatopatie lievi, o semplici infettati in condizione non evolutiva, concentrati su uno solo degli strumenti disponibili, che scaricano la frustrazione svalutando il SSN, a favore di sbocchi assicurativi presentati come (illusorie) soluzioni.
Per la drammatica ma non frequente complicanza del cancro epatico, è grave errore pensare che “poiché il 60% dei morti per tumori al fegato è HCV-associato l’HCV causi ogni anno in Italia il 60% degli epatocarcinomi”.
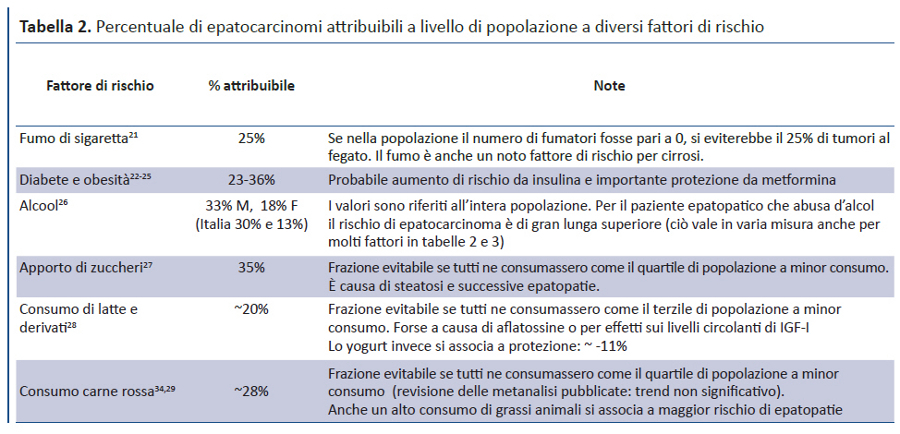
Le tabelle 2 e 3 riportano le percentuali di epatocarcinomi attribuibili a diversi fattori di rischio, o prevenibili con fattori protettivi: molte informazioni derivano dal grande studio prospettico EPIC, su ˜500.000 Europei, che include coorti italiane. Per maggiori dettagli si veda anche (20). Non deve stupire che la somma dei rischi attribuibili superi il 100%, perché le malattie hanno in genere una serie di concause. Il rischio attribuibile a un determinato fattore è definito dalla proporzione di casi che non si sarebbero manifestati (quanto meno nel periodo di follow-up) in assenza di quel fattore. Se il manifestarsi di una malattia richiede la presenza di più fattori, togliendone alcuni la malattia non si manifesterà, o lo farà in misura minore: dunque i rischi attribuibili a ciascuno dei fattori non dovrebbero essere sommati.
Si può aggiungere che la tabella 2 non contempla il contributo di fattori di rischio per HCV come scambi di sangue attraverso siringhe, strumenti taglienti, per tatuaggi/piercing non sterili, droghe sintetiche epatolesive, progressione di fibrosi da cannabis; o di molti farmaci (es. paracetamolo; FANS, specie nimesulide; amoxi-clavulanico; chinolonici come moxi- e levofloxacina; IPP in cirrotici con ascite; antidepressivi; supplementi per perder peso e a base di erbe o per aumentare la massa muscolare).
Anche in questo caso si potrebbe aggiungere il contributo di fattori di protezione come preservativi in rapporti ad alto rischio di scambi non microscopici di sangue, forse l’uso di statine.
Ciò ovviamente non significa che adottare comportamenti protettivi ed evitare quelli a rischio azzeri le possibilità evolutive in tutti gli infetti da HCV, ma certo queste si riducono in maniera sostanziale. Purché la Sanità investa per informarne la popolazione e dare il necessario supporto per applicare queste misure, a partire da malati e infetti.



