Ricerca originale
GIMBEnews 2010;6:7-9
Ricevuto: 8 luglio 2010 Accettato: 27 novembre 2010 Pubblicato: 7 marzo 2011
Copyright: © 2010 Mastrangelo et al. Questo è un articolo open-access, distribuito con licenza Creative Commons Attribution, che ne consente l’utilizzo, la distribuzione e la riproduzione su qualsiasi supporto esclusivamente per fini non commerciali, a condizione di riportare sempre autore e citazione originale.
Background
I cateteri vescicali (CV) vengono utilizzati in oltre il 25% dei pazienti ospedalizzati1 e nel 5-15% di quelli assistiti in strutture socio-assistenziali per monitorare la diuresi e/o garantire il drenaggio vescicale. Tuttavia, il loro utilizzo si associa a numerosi effetti avversi: lesioni traumatiche delle vie urinarie, stenosi uretrali, occlusione del sistema di drenaggio e, soprattutto, infezioni delle vie urinarie (IVU) che costituiscono il 20-40% di tutte le infezioni ospedaliere2, e sono associate all’uso del CV in oltre 80% dei casi. Recenti studi3,4 confermano che la durata del cateterismo vescicale è il principale fattore di rischio per lo sviluppo di IVU in ambito ospedaliero.
Nell’Azienda USL di Reggio Emilia, da una prima valutazione dell’appropriatezza d’uso del CV, delle procedure utilizzate e della sicurezza e comfort per il paziente, sono emersi numerosi elementi di variabilità delle pratiche professionali.
In un sistema di governo clinico finalizzato al miglioramento della qualità, la gestione del CV costituisce una priorità assistenziale rilevante per diverse ragioni:
- frequenza: nel 2008 negli ospedali della provincia di Reggio Emilia nel 15% dei pazienti ricoverati (3.000) è stato utilizzato un CV;
- variabilità dei comportamenti professionali, sia in termini di indicazioni (appropriatezza d’uso), sia di competence professionale (conformità della procedura operativa);
- rischio per il paziente di sviluppare complicanze, in particolare IVU.
Obiettivi
Migliorare la qualità dell’assistenza nella gestione del CV nei pazienti ricoverati negli stabilimenti ospedalieri di Guastalla e di Castelnuovo ne’ Monti. In particolare:
- aumentare l’appropriatezza d’uso dei CV a permanenza;
- ridurre il grado di variabilità delle pratiche clinico-assistenziali attraverso l’adozione di una procedura aziendale evidence-based;
- valutare l’aderenza dei professionisti alla procedura;
- migliorare la sicurezza dei pazienti portatori di CV.
Metodi
Nel mese di ottobre 2007 è stato costituito un gruppo di lavoro aziendale multiprofessionale (GLAM) composto da 3 medici (1 urologo ospedaliero, 1 medico di medicina generale, 1 medico di continuità assistenziale), 10 infermieri (ospedalieri e territoriali), 1 infermiere addetto alla prevenzione delle infezioni correlate all’assistenza sanitaria, 1 terapista della riabilitazione, 1 esperto in Evidence-based Practice con funzioni di coordinamento.
Il GLAM ha innanzitutto definito un elenco di quesiti clinico-assistenziali rilevanti per la gestione del CV: indicazioni del CV, timing di permanenza appropriato del CV, preparazione e igiene del paziente, prevenzione delle complicanze (infezioni, ostruzione e asepsi del circuito). Sono state quindi consultate numerose banche dati, sia primarie (Medline, CINHAL), sia secondarie (Cochrane Library, Trip database, Joanna Briggs, PEDRO), sia di linee guida (NCG, SIGN, AHRQ, CDC, New Zealand, RNAO, ICSI, etc.) che hanno permesso di reperire un’ampia bibliografia, utilizzata dal GLAM per definire gli standard clinico-assistenziali per i pazienti con CV5,6,7,8. Tuttavia, non tutti i quesiti clinicamente rilevanti hanno trovato risposta, sottolineando che le aree grigie della ricerca infermieristica sono ancora numerose.
Nel febbraio 2008 il GLAM ha elaborato la procedura aziendale con le indicazioni al CV (box 1), la descrizione delle tecniche di gestione e rimozione del CV e le raccomandazioni per la prevenzione delle IVU (box 2).
Box 1. Indicazioni al cateterismo vescicale
|
Nel periodo giugno 2008-marzo 2009, la procedura è stata illustrata, discussa e condivisa nel corso di iniziative di formazione residenziale realizzate in tutti gli ospedali dell’Azienda. Tali iniziative hanno utilizzato numerose metodologie didattiche interattive, tra cui video e discussione guidata9. Sono state realizzate 13 edizioni del corso di formazione, coinvolgendo circa 400 partecipanti: infermieri (circa 65%) medici e operatori socio-sanitari. Oltre la formazione, sono stati utilizzati altri strumenti (poster, brochure) per diffondere la procedura e facilitare l’implementazione del cambiamento delle pratiche professionali (audit & feedback).
Box 2. Raccomandazioni per la prevenzione delle infezioni delle vie urinarie nei pazienti con catetere vescicale
|
Nel periodo settembre-dicembre 2009 è stato avviato l’audit clinico in due ospedali aziendali, per verificare il cambiamento nelle pratiche professionali. L’audit clinico è definito dal National Institute for Health and Clinical Excellence10 “una revisione critica e sistematica dell’assistenza erogata, rispetto a specifici standard, al fine di implementare il miglioramento della qualità di processi ed esiti; gli indicatori vengono identificati e valutati in rapporto a criteri espliciti e i cambiamenti promossi sia a livello individuale, sia dell’organizzazione sanitaria; cicli ripetuti di audit permettono di verificare il miglioramento della qualità assistenziale”.
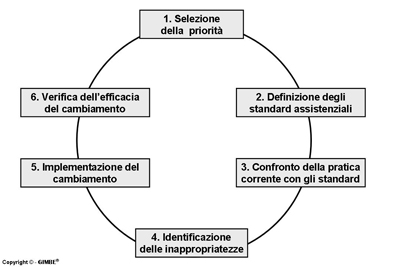 Figura 1.
Figura 1.Gli indicatori definiti nell’audit realizzato riguardavano sia l’appropriatezza del CV (indicazione), sia la gestione corretta e sicura del CV (procedura operativa).
Dalla documentazione clinica di ciascun paziente inserito nell’audit è stato raccolto un dataset standardizzato: età, genere, diagnosi, indicazione al CV, giorni di permanenza del CV, intervallo di sostituzione del CV, rimozione del CV, eventuale ostruzione del circuito, eventuali lavaggi del circuito, insorgenza di febbre >38°C, positività dell’urinocoltura, definita da una carica batterica = 105 Ufc/ml.
Individuate le unità operative ospedaliere target (Medicina, Geriatria e Lungodegenza) è stata effettuata una raccolta dati retrospettiva sulla documentazione clinica relativa a un bimestre 2008 (fase before, precedente alla presentazione della procedura aziendale) e ripetuta per il corrispondente bimestre del 2009 (fase after, successiva alla presentazione e condivisione della procedura aziendale). Complessivamente, sono state revisionate 1270 cartelle cliniche consecutive di pazienti ricoverati negli ospedali di Guastalla (aprile-maggio 2008 e 2009) e di Castelnuovo ne’ Monti (febbraio-marzo 2008 e 2009). Quasi il 25% dei pazienti ricoverati erano portatori di CV (tabella 1).
| CV sì | CV no | Totale | |
| 2008 | 177 | 434 | 611 |
| 2009 | 138 | 521 | 659 |
| Totale | 315 | 955 | 1270 |
Tutte le fasi del percorso di miglioramento (definizione della procedura, riunioni dei gruppi di miglioramentotraining, audit) sono state accreditate come iniziative di formazione sul campo, secondo il sistema ECM della Regione Emilia-Romagna. Infine, sono stati restituiti ai professionisti coinvolti i dati dell’audit (feedback) per commentare i risultati, individuare le criticità e le possibili aree di miglioramento.
Risultati
Secondo le raccomandazioni contenute nella procedura aziendale, il tasso di appropriatezza prescrittiva del CV è aumentato dal 79,6% al 83,3%; la permanenza media dei CV è diminuita da 13,9 a 11,4 giorni; l’adozione del CV a circuito chiuso è passata dal 83% al 98%; i lavaggi per disostruzione del CV sono diminuiti dal 15,8% allo 0,5% (tabella 2).
| CV sì | CV no | Totale | |
| Tasso appropriatezza CV | 79,6% | 83,3% | +3,7% |
| Permanenza media CV (gg) | 13,9 | 11,4 | -2,5 |
| Utilizzo CV a circuito chiuso | 83% | 98% | +15% |
| Lavaggi per disostruzione | 16% | 0,5% | -14,5% |
Complessivamente, l’audit ha evidenziato miglioramenti nella appropriatezza d’uso del CV e nella sua gestione rispetto alla sicurezza per il paziente, grazie alla riduzione di procedure rischiose, quali deconnessioni del circuito, lavaggi per disostruire il CV, adozione del circuito chiuso.
Limiti
Nelle fasi di pianificazione, conduzione e analisi dell’audit clinico sono stati identificati alcuni limiti:
- ampie e numerose zone grigie della letteratura relativa al CV;
- difficoltà oggettive nel monitorare l’aderenza dei professionisti al cambiamento proposto;
- scarsa qualità della documentazione clinica;
- limitata attitudine dei medici a registrare nella scheda di dimissione ospedaliera il codice relativo al CV;
- difficoltà nel verificare la conformità della procedura operativa (inserimento e gestione del CV);
- difficoltà a raccogliere dati attendibili e confrontabili sulle IVU.
Conclusioni
Nonostante le pratiche relative al CV siano estremamente diffuse e studiate da molti anni, in letteratura permangono numerose aree grigie sia sul management dei pazienti con CV, sia sui possibili metodi alternativi. Inoltre, i professionisti spesso sottovalutano i potenziali rischi di una cateterizzazione prolungata o, addirittura, evitabile.
Anche se la trasferibilità dei risultati di questo studio richiede dati provenienti da altre unità operative, l’audit ha dimostrato che esistono ulteriori margini di miglioramento sia dell’appropriatezza del CV, sia delle sue modalità di gestione. In particolare, la rimozione più precoce del CV e il miglioramento delle procedure (adozione del circuito chiuso, abbandono delle pratiche di lavaggio per disostruzione) riducono il rischio di effetti avversi. Infine, dal punto di vista metodologico, lo studio ha confermato l’efficacia delle strategie multifattoriali per favorire il cambiamento professionale: strumenti per la diffusione delle best practice (procedura, poster, brochure), processi di consenso locale, approccio multiprofessionale, formazione interattiva, audit & feedback.
KEY POINTS
- L’audit è un processo ciclico, sistematico e condotto tra pari, senza alcuna finalità ispettiva o di controllo
- Il progetto ha previsto la definizione di standard assistenziali evidence-based, la loro disseminazione e implementazione e la verifica dei risultati
- Nel processo di miglioramento della qualità dell’assistenza è indispensabile il coinvolgimento diretto degli operatori
- La qualità della documentazione clinica influenza fortemente la realizzazione di un audit clinico
- Le abitudini professionali consolidate costituiscono una barriera rilevante al cambiamento
- L’impiego di strategie multifattoriali favorisce il cambiamento della pratica clinica



