Conference Report
Evidence 2017;9(3): e1000162 doi: 10.4470/E1000162
Pubblicato: 24 marzo 2017
Copyright: © 2017 Cartabellotta. Questo è un articolo open-access, distribuito con licenza Creative Commons Attribution, che ne consente l’utilizzo, la distribuzione e la riproduzione su qualsiasi supporto esclusivamente per fini non commerciali, a condizione di riportare sempre autore e citazione originale.
Nella consapevolezza che il modello di un servizio sanitario pubblico, equo e universalistico è una conquista sociale irrinunciabile per l’eguaglianza di tutte le persone, nel marzo 2013 la Fondazione GIMBE ha lanciato il programma #salviamoSSN. Dal “Rapporto sulla sostenibilità del SSN 2016-2025” è emerso che non esiste alcun piano occulto di smantellamento del SSN, ma nemmeno un programma esplicito per difendere un modello equo e universalistico di sanità pubblica da consegnare alle future generazioni: per fermare il lento e inesorabile processo di sgretolamento del SSN, la Fondazione GIMBE ha chiamato a raccolta il mondo politico sottolineando l’indifferibile necessità di rimettere la sanità pubblica al centro dell’agenda.
Oggi la sostenibilità del SSN è fortemente condizionata da quattro criticità di sistema che richiedono un programma politico ben preciso: finanziamento pubblico, sanità integrativa, sprechi e nuovi LEA.
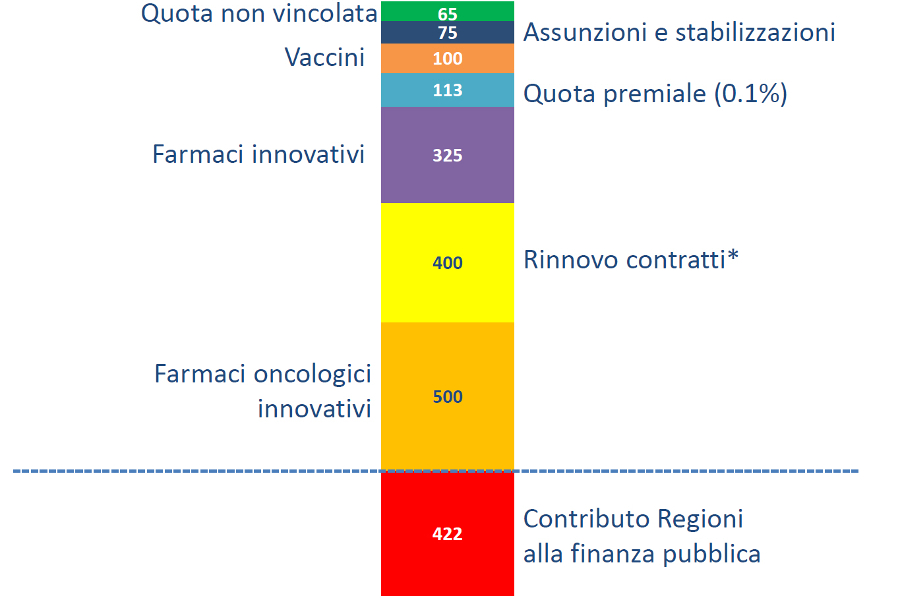
Finanziamento pubblico. Innumerevoli segnali documentano l’imponente definanziamento della sanità pubblica: tra tagli e mancati aumenti dal 2010 il SSN ha lasciato per strada oltre € 35 miliardi, facendo retrocedere l’Italia sempre più nel confronto con i paesi dell’OCSE. Tra quelli del G7 siamo fanalino di coda per spesa pubblica, ma secondi per spesa out-of-pocket, inequivocabile segnale che la politica si è progressivamente sbarazzata di una consistente quota di spesa pubblica, scaricandola sui cittadini. Il DEF 2016 prevede che alla sanità sia destinato il 6,5% del PIL, soglia d’allarme al di sotto della quale secondo l’OMS si riduce l’aspettativa di vita. Il tanto sospirato incremento di € 2 miliardi previsto per il 2017 è quasi tutto vincolato e oggi eroso anche dai € 422 milioni di contributo alla finanza pubblica (figura). Fondo sanitario a parte, il welfare dovrà rinunciare anche a € 50 milioni sul fondo per le non autosufficienze (ridotto da € 500 a € 450 milioni) e a oltre € 211 milioni su quello per le politiche sociali (precipitato da € 311 a € 99,7 milioni). Last not but least, se la Legge di Bilancio ha previsto per il SSN € 1 miliardo per il 2018 e per il 2019, meglio essere consapevoli sin d’ora che saranno solo € 578 milioni/anno, perché la scure del contributo alla finanza pubblica si abbatterà anche nei prossimi due anni.
Sanità integrativa. Il modello “a tre pilastri” che dovrebbe sostenere la sanità pubblica oggi mostra tutti i suoi limiti: puntando tutto sul primo pilastro (finanziamento pubblico oggi non più sufficiente a erogare i LEA), non è stato espanso adeguatamente il secondo (fondi integrativi che coprono quasi esclusivamente prestazioni extra-LEA), né è stato contenuto il terzo (assicurazioni private che scorrazzano senza regole). Per tale ragione è indispensabile ripensare interamente la sanità integrativa, a partire da un indifferibile riordino normativo che lasci da parte posizioni ideologiche ed estremismi: infatti, se il finanziamento pubblico non garantisce i LEA, o si espande il ruolo della sanità integrativa con un’adeguata governance, oppure la spesa out-of-pocket continuerà inesorabilmente ad aumentare.
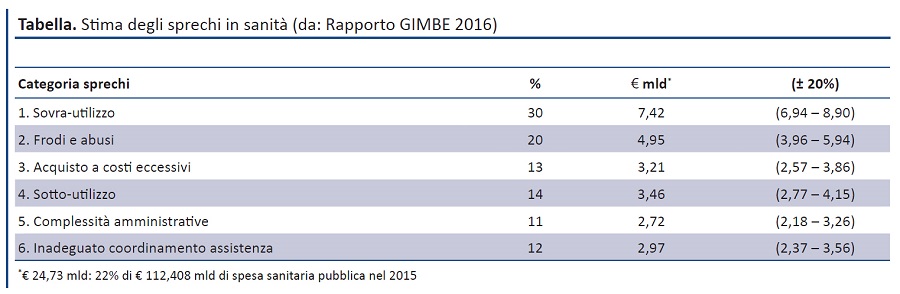
Sprechi. La Fondazione GIMBE rileva che una quota consistente di denaro pubblico continua ad alimentare sprechi intollerabili: € 24,73 miliardi/anno erosi da sovra-utilizzo, frodi e abusi, acquisti a costi eccessivi, sotto-utilizzo, complessità amministrative, inadeguato coordinamento dell’assistenza (tabella). A fronte dei numerosi scettici che mettono in discussione queste stime, l’OCSE ha recentemente confermato che in sanità 2 euro su 10 vengono sprecati lanciando un chiaro monito: non c’è più tempo per disquisire sull’esistenza degli sprechi, ma tutti gli stakeholder sono chiamati ad eliminarli recuperando risorse per contribuire alla sostenibilità dei sistemi sanitari. Se l’OCSE invoca “precisione chirurgica” per disinvestire da sprechi e inefficienze, in Italia questo processo richiede nuovi strumenti per potenziare la governance nazionale: in particolare specifici indicatori da inserire nella griglia LEA e, in caso di inadempimento ripetuto, nei criteri di riparto. In altri termini, è indispensabile restituire allo Stato maggiori capacità di indirizzo e verifica sulle Regioni, alle quali non è più consentito reiterare lo sperpero di denaro pubblico con l’unica “punizione” dei Piani di Rientro. A maggior ragione oggi che è stato ripristinato - con un inaccettabile passo indietro - il ruolo del Commissario-Presidente.
Nuovi LEA. Senza voler smorzare i legittimi entusiasmi per un traguardo atteso da oltre 15 anni, il DPCM sui “nuovi LEA” non prevede alcuna metodologia esplicita per inserire/escludere le prestazioni. Ecco perché la Commissione Nazionale LEA non può limitarsi al delisting delle prestazioni obsolete, ma deve rivalutare complessivamente tutte quelle inserite nei LEA, facendo esplicito riferimento a un metodo rigoroso basato sulle evidenze e sul value. In alternativa, il grande traguardo politico rischia di trasformarsi in una illusione collettiva con gravi effetti collaterali: allungamento delle liste d’attesa, aumento della spesa out-of-pocket, sino alla rinuncia alle cure. Infatti, la necessità politica di estendere al massimo il consenso ha generato un inaccettabile paradosso: siamo il Paese con il “paniere LEA” più ampio d’Europa, ma al tempo stesso fanalino di coda per la spesa pubblica.
Oggi, in un clima di incertezze senza precedenti per il SSN, il dibattito sulla sua sostenibilità continua a mantenere un orizzonte a breve termine, concentrandosi su tecnicismi organizzativi (riforma delle cure primarie, riorganizzazione della rete ospedaliera) ed economici (costi standard, ticket, fondi integrativi), perdendo spesso di vista il rischio reale per la popolazione: dopo che per anni si sono stratificate inequivocabili evidenze sulle diseguaglianze regionali e sulla scarsa qualità dell’assistenza, si sperimentano già i primi effetti sulla mortalità. Infine, mettere in discussione la sanità pubblica significa compromettere non solo la salute, ma soprattutto la dignità dei cittadini e la loro capacità di realizzare ambizioni e obiettivi che, in ultima analisi, dovrebbero essere viste dalla politica come il vero ritorno degli investimenti in sanità. Ecco perché la Fondazione GIMBE chiede un preciso programma politico per salvare la sanità pubblica.
|
Appendice. 12a Conferenza Nazionale GIMBE: brief report Si è tenuta a Bologna il 3 marzo la 12a edizione della Conferenza Nazionale GIMBE alla quale sono intervenuti circa 700 partecipanti provenienti da tutte le regioni e rappresentativi di tutte le professioni sanitarie. A quattro anni dal lancio della campagna #salviamoSSN, la Conferenza – sostenuta interamente dalla Fondazione GIMBE – ha ospitato un propositivo confronto tra politica, management, professionisti sanitari, pazienti e cittadini sulle misure già avviate dalle Istituzioni a tutela della sanità pubblica e sul contributo richiesto a tutti gli attori del sistema per la sopravvivenza di questa irrinunciabile conquista sociale. Nella lettura inaugurale il presidente Nino Cartabellotta ha puntato l’attenzione sull’inderogabile necessità di rimettere la sanità pubblica al centro dell’agenda politica, dando il via a un dibattito tra esponenti delle principali forze politiche impegnati in sanità: Emilia Grazia De Biasi (presidente 12a Commissione Igiene e Sanità, Senato della Repubblica), Mario Marazziti (presidente XII Commissione Affari Sociali, Camera dei Deputati), Luigi D’Ambrosio Lettieri (Gruppo Conservatori e Riformisti), Giulia Grillo (M5S), Donata Lenzi (PD), Giovanni Monchiero (Civici e Innovatori), Sergio Venturi (Assessore alla Sanità dell’Emilia Romagna, in rappresentanza della Conferenza delle Regioni e Province autonome). Sul DM 70 e i piani di rientro degli ospedali si è concentrato il forum realizzato in collaborazione con Federsanità-ANCI e FIASO: Tonino Aceti (Cittadinanzattiva), Renato Botti (Direzione Regionale Sanità, Regione Piemonte), Angelo Lino Del Favero (Federsanità-ANCI), Enrico Desideri (Azienda USL Toscana Sud Est), Fausto Nicolini (Arcispedale Santa Maria Nuova, Reggio Emilia), Francesco Ripa di Meana (FIASO) e Silvestro Scotti (FIMMG) si sono confrontati sulle innovazioni di rottura necessarie alla riorganizzazione integrata tra ospedale e cure primarie. All’indomani dell’approvazione definitiva della legge sulla responsabilità professionale, sono stati presentati i risultati dello studio GIMBE che ha valutato qualità metodologica e gestione dei conflitti di interesse delle linee guida prodotte dalle società scientifiche italiane, quindi la parola ai protagonisti istituzionali del futuro nazionale delle linee guida: Walter Ricciardi (presidente dell’Istituto Superiore di Sanità) e Franco Vimercati (presidente della Federazione delle Società Medico Scientifiche Italiane). Infine, 7 progetti di eccellenza multi-professionali del Laboratorio Italia, realizzati nelle Aziende sanitarie utilizzando le evidenze scientifiche per guidare l’appropriatezza professionale e i reali bisogni dei pazienti, hanno dimostrato che il processo di disinvestimento da sprechi e inefficienze e riallocazione in servizi essenziali e innovazioni è la strada maestra per contribuire alla sostenibilità della Sanità pubblica. Il Premio “Salviamo il Nostro SSN” è stato conferito a Piero Angela, per il suo continuo impegno nel diffondere un’informazione scientifica chiara e basata sulle migliori evidenze scientifiche al fine di demolire bufale, falsi miti, pseudoscienze e consumismo sanitario. Il Premio Evidence è stato assegnato ad Aldo Pietro Maggioni, Direttore del Centro Studi ANMCO (Associazione Nazionale Medici Cardiologi Ospedalieri) per la sua prestigiosa carriera di ricercatore nell’ambito delle malattie cardiovascolari. Il GIMBE Award individuale è andato a Chiara Cattaruzzi (Azienda Sanitaria Integrata di Udine), il GIMBE4young Award è stato assegnato a Giulia Manfredini (Azienda USL di Modena) e l’Azienda Ospedaliero Universitaria di Ancona si è aggiudicata il GIMBE Award aziendale. La borsa di studio “Gioacchino Cartabellotta” è stata assegnata al Segretariato Italiano Studenti in Medicina (SISM) per condurre una ricerca finalizzata a valutare l’insegnamento dell’Evidence-Based Medicine nei Corsi di Laurea in Medicina e Chirurgia in Italia. |



