Guidelines & Standards
Evidence 2019;11(6): e1000198 doi: 10.4470/E1000198
Pubblicato: 28 giugno 2019
Copyright: © 2018 Albarqouni L et al. JAMA Network Open. Questo è un articolo open-access, distribuito con licenza Creative Commons Attribution, che ne consente l’utilizzo, la distribuzione e la riproduzione su qualsiasi supporto esclusivamente per fini non commerciali, a condizione di riportare sempre autore e citazione originale.
1. Introduzione
Il termine Evidence-based Medicine è stato utilizzato per la prima volta in ambito medico nei primi anni ‘90 ma, visto che il suo utilizzo si è progressivamente esteso a tutte le professioni sanitarie, oggi si preferisce utilizzare Evidence-based Practice (EBP). L’EBP fornisce una metodologia per integrare nelle decisioni professionali le evidenze scientifiche con l’esperienza clinica e con i valori e le preferenze dei pazienti (1,2). L’implementazione dei princìpi dell’EBP ha apportato un notevole contributo al miglioramento della qualità dell’assistenza sanitaria oltre che degli outcome dei pazienti. Negli ultimi vent’anni l’EBP è stata progressivamente integrata in tutto il mondo come componente core del curriculum di base, dei programmi specialistici e quelli di formazione continua (3,4). Numerose organizzazioni di accreditamento professionale (es. Accreditation Council for Graduate Medical Education in USA) richiedono che tutti coloro che praticano attività clinica (es. professionisti sanitari e studenti di tutte le discipline) abbiano competenze per l’EBP (5). La National Academy of Medicine (già Institute of Medicine), organizzazione no profit indipendente non governativa - che fornisce supporto, consulenza e conduce ricerche sulle principali tematiche dell’assistenza sanitaria - ha riconosciuto l’EBP come competenza core necessaria per il miglioramento continuo della qualità e della sicurezza dell’assistenza sanitaria (6).
Anche se sono state utilizzate e valutate numerose strategie di insegnamento, la mancanza di conoscenze e competenze viene tuttora riportata come uno dei maggiori ostacoli alla pratica dell’EBP (7,8). Una delle possibili motivazioni risiede nell’estrema variabilità di qualità e contenuti dei programmi di insegnamento dell’EBP (9) (oltre a: LA, PG, TH, dati non pubblicati, 2018). Di conseguenza, un set standardizzato di competenze core per l’EBP per professionisti e studenti può migliorare sia programmi formativi e insegnamento dell’EBP, sia conoscenze e skill di tutti i professionisti sanitari (10).
Le competenze core sono state definite come il set minimo di determinanti (conoscenze, skill e attitudini) che permettono a un professionista sanitario di eseguire alcuni task con standard appropriati e in maniera efficiente ed efficace (11). Le competenze core offrono un linguaggio condiviso per definire cosa ci si aspetta che tutti i professionisti sanitari siano in grado di fare per lavorare in maniera ottimale.
Riconoscendola come strada promettente per riformare e gestire la formazione medica e migliorare la qualità dell’assistenza (12,13), il report dell’Institute of Medicine “Health Professions Education: A Bridge to Quality” (4) ha standardizzato per tutte le professioni sanitarie la formazione basata sulle competenze, la cui implementazione richiede: innanzitutto l’identificazione delle competenze core; in secondo luogo la progettazione di curricula e programmi di insegnamento che articolano chiaramente i contenuti relativi ad ogni competenza core; infine, lo sviluppo di strumenti validi e affidabili per valutare le competenze core (14).
Una chiara definizione delle competenze core è fondamentale in tutti i setting formativi sanitari, perché informa la progettazione di un curriculum, inclusi gli outcome di apprendimento, le strategie di valutazione e le conoscenze/competenze acquisite alla fine del corso di laurea (15-17). Di conseguenza, definire le competenze core è una priorità della formazione in ambito medico e sanitario (11,18-22).
In assenza di set di competenze core per l’EBP definiti in maniera sistematica, abbiamo colmato il gap con questo studio, il cui obiettivo è proprio di sviluppare, tramite consenso, un set di competenze core per l’EBP che insegnamenti e programmi formativi di EBP dovrebbero includere.
2. Metodi
È stato condotto uno studio Delphi modificato in più step:
1. Definizione, previa revisione sistematica della letteratura, di un set preliminare di competenze rilevanti da includere in quelle core per l’EBP.
2. Conduzione di una survey Delphi in 2 round per definire le priorità e raggiungere il consenso sulle competenze core EBP.
3. Organizzazione di un meeting per finalizzare il consenso sulle competenze core per l’EBP.
4. Richiesta di feedback e approvazione da parte di esperti di EBP.
5. Pianificazione della disseminazione dei risultati.
2.1. Definizione di un set preliminare di competenze
rilevanti per l’EBP
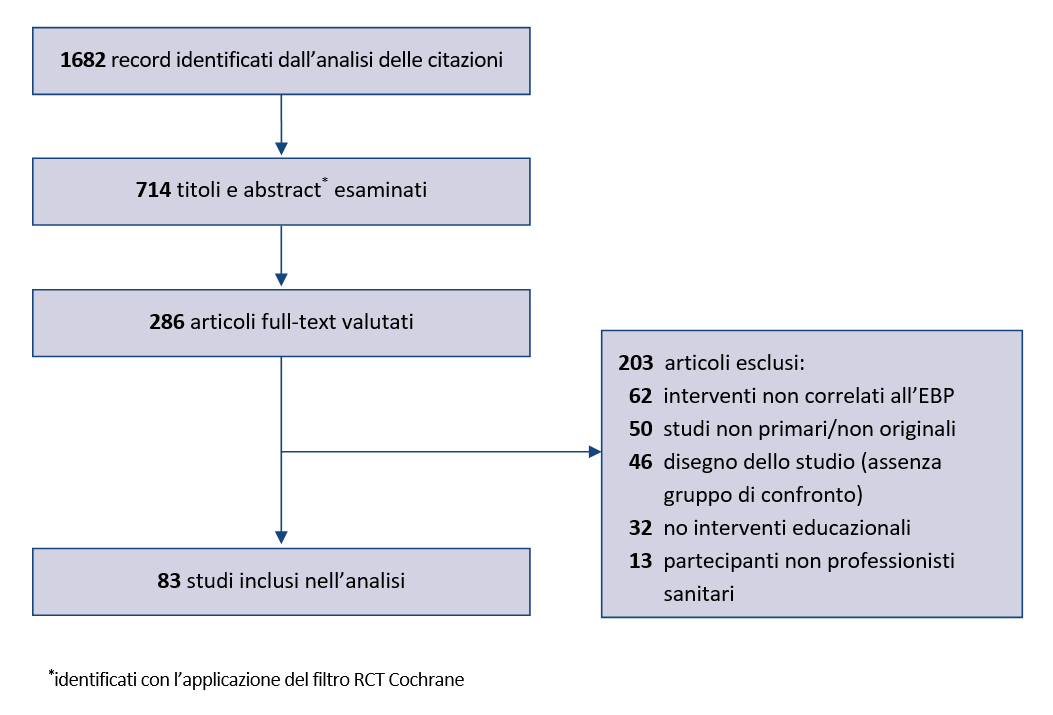
È stata innanzitutto completata una revisione sistematica degli studi educazionali sull’EBP, secondo le linee guida per il reporting Preferred Reporting Items for Systematic Reviews and Meta-analyses (PRISMA) (23). Sono stati considerati eleggibili solo studi controllati che valutavano gli effetti della formazione EBP tra i professionisti sanitari, indipendentemente da livello di formazione, professione o formato dell’intervento educazionale. Dei 1.682 articoli identificati ne sono risultati eleggibili 714: di questi, dopo lo screening di titoli e abstract, sono stati analizzati 286 full text e 83 studi sono risultati eleggibili (figura 1). I risultati di tale revisione sono disponibili in altra pubblicazione (23). è stata effettuata l’analisi degli studi inclusi per identificare le competenze per l’EBP considerate; sono stati identificati grazie al contatto con esperti i curricula EBP e gli statement più rilevanti: il Sicily statement on Evidence-Based Practice (24), i report dell’Institute of Medicine (4) e le basi concettuali del progetto Informed Health Choice (25,26); è stata effettuata la revisione di tali documenti per identificare le competenze rilevanti per l’EBP, definite come “il set minimo di determinanti (conoscenze, skill e attitudini) che permettono a un professionista sanitario di eseguire una serie di task con standard appropriati in maniera efficiente ed efficace” (11). Tre autori (LA, TH e PG) hanno estratto in maniera indipendente le competenze per l’EBP da un campione casuale di 20 articoli e hanno proseguito la discussione sino a raggiungere il consenso; successivamente LA ha estratto le competenze per l’EBP dai rimanenti articoli inclusi. I tre autori hanno effettuato una revisione del set iniziale di competenze per l’EBP per identificare duplicazioni, sovrapposizioni e ambiguità, lasciando solo competenze specifiche. Quindi hanno raggruppato queste competenze negli step rilevanti dell’EBP (aspetti generali, formulazione del quesito, ricerca delle evidenze, valutazione critica e interpretazione delle evidenze, applicazione delle evidenze e valutazione). I metodi di questa fase sono riportati in dettaglio nel documento eMethods 1 del supplemento (27).
2.2. Survey Delphi in 2 round
È stata condotta una survey Delphi modificata in 2 round per ottenere il contributo di un ampio range di esperti e stakeholder sulle principali competenze core per l’EBP (28-31). È stato utilizzato un approccio di campionamento intenzionale a catena per invitare i professionisti sanitari con esperienze rilevanti nell’insegnamento e/o nella pratica dell’EBP a manifestare il loro interesse a partecipare alla survey (febbraio 2017). Gli inviti sono stati divulgati sia via email al gruppo di discussione Evidence-Based-Health e a network nazionali e internazionali di società di evidence-based healthcare, sia tramite social media (es. Twitter, Facebook).
La figura 2 illustra il processo della survey Delphi modificata. Il round 1 (marzo-aprile 2017) includeva 86 competenze raggruppate nei 5 step dell’EBP. Coloro che avevano manifestato interesse, invitati a partecipare al round 1, hanno valutato la rilevanza di ciascuna competenza in un insegnamento di EBP utilizzando la seguente scala:
- da escludere;
- da menzionare (M): dovrebbe essere solo citata (es. conoscenza generale della competenza);
- da spiegare (S): dovrebbe essere sinteticamente spiegata (es. comprensione della competenza senza esercitazioni pratiche)
- da praticare (P): dovrebbe essere messa in pratica con esercitazioni (es. dettagliata comprensione della competenza rinforzata con esercitazioni pratiche).
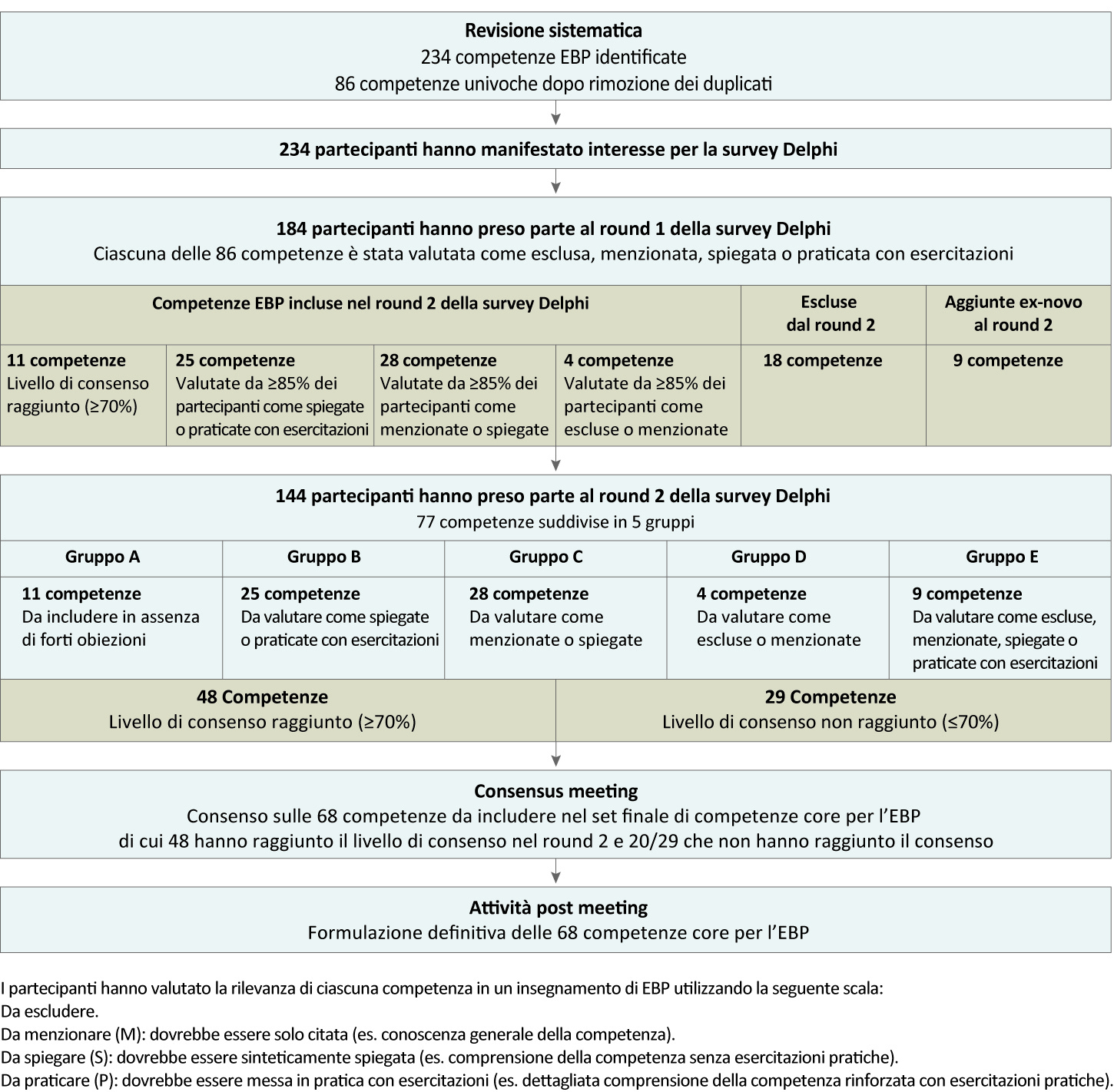
Questa scala è stata scelta per riflettere gli outcome di apprendimento desiderati, la relativa competenza clinica (es. piramide di Miller della clinical competence (32)), il livello di dettaglio e il tempo necessario. Nel round 2 sono state incluse le competenze per l’EBP che avevano raggiunto un livello predefinito di consenso di ≥70% dei partecipanti per competenza, oppure un rating combinato =85% tra due categorie di rating (es. combinazione di menzionata e spiegata ≥85%).
I partecipanti che hanno completato il round 1 sono stati invitati a partecipare al round 2 (maggio-giugno 2017). Per questo round le competenze incluse sono state revisionate in relazione ai feedback dei partecipanti e suddivise in 5 gruppi (figura 2). Il gruppo A includeva competenze che secondo consenso predefinito (≥70%) dovrebbero essere praticate con esercitazioni, spiegate o menzionate; i partecipanti sono stati informati che queste sarebbero state incluse nel set finale delle competenze core in assenza di forti obiezioni nel round 2. I gruppi B, C e D includevano competenze che non avevano raggiunto il livello predefinito di consenso nel round 1, ma secondo la maggioranza (≥85%) dovrebbero essere rispettivamente praticate con esercitazioni/spiegate; spiegate/menzionate; menzionate/escluse. Ai partecipanti al round 2 è stato chiesto di valutare se queste competenze dovrebbero essere praticate con esercitazioni/spiegate, spiegate/menzionate, menzionate/escluse. Il gruppo E includeva nuove competenze suggerite dai partecipanti nel round 1, che nel round 2 sono stati chiamati a valutarle come escluse, menzionate, spiegate o praticate.
Per entrambe le survey è stata utilizzata la piattaforma web-based Survey Monkey. In entrambi i round ai partecipanti è stata data la possibilità di suggerire eventuali competenze aggiuntive, portare motivazioni a favore o contro le competenze proposte e commentare formulazione e comprensibilità delle competenze. Lo studio ha ottenuto l’approvazione del comitato etico della Bond University. I partecipanti sono stati informati che il consenso si intendeva implicitamente acquisito rispondendo alla survey. I metodi utilizzati in questa fase sono riportati in dettaglio nei documenti eMethods 2-4 del supplemento (27).
2.3. Consensus meeting e attività post meeting
Il Centre for Research in Evidence-Based Practice (LA, TH, PG) ha organizzato un consensus meeting di 2 giorni (10-11 luglio 2017): i 10 partecipanti sono stati selezionati con campionamento intenzionale per rappresentare varie professioni sanitarie, diversi livelli di esperienza nell’insegnamento dell’EBP, differente provenienza geografica e appartenzenza a varie associazioni e organizzazioni di EBP. Dopo la presentazione dei risultati della revisione sistematica e della survey Delphi, il gruppo ha discusso il set proposto di competenze core per l’EBP e ha preso la decisione finale sull’inclusione di ciascuna competenza e sulla sua formulazione e descrizione. Al fine di garantire che il set di competenze stabilito fosse coerente con le decisioni prese, dopo il meeting i partecipanti hanno effettuato la revisione del documento con il set di competenze. Per garantire validità, applicabilità, utilità e chiarezza delle competenze, il set finale di competenze core per l’EBP è stato sottoposto al feedback esterno di 15 esperti di EBP (selezionati con campionamento intenzionale per rappresentare differenti organizzazioni e associazioni di EBP, tra cui membri del board della International Society for Evidence-Based Health Care). Sulla base di tali feedback è stata effettuata un’ulteriore revisione della formulazione e della spiegazione delle competenze. Tutti gli autori hanno ricevuto via email la bozza finale e hanno suggerito piccole modifiche alla formulazione.
3. Risultati
3.1. Generazione di un set preliminare di competenze rilevanti per l’EBP
Sono state inizialmente identificate 234 competenze per l’EBP, ridotte a 86 dopo la rimozione dei duplicati. I dettagli sono riportati nella figura 1 e nelle eTables 1 e 2 del supplemento (27).
3.2. Survey Delphi e consensus meeting
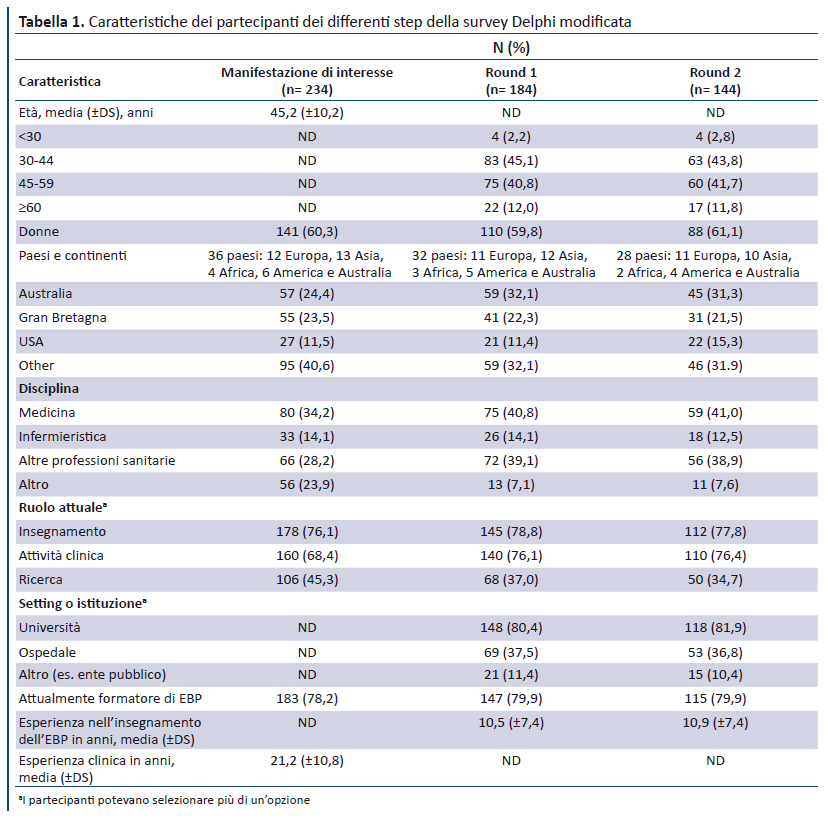
Delle 234 persone che hanno manifestato interesse [88 (61,1%) donne; età media (±DS) 45,2 (±10,2) anni], 184 (78,6%) hanno partecipato al round 1 della survey Delphi, e 144 al round 2 (61,5% del totale, 78,3% dei partecipanti al round 1). Dei 144 partecipanti al round 2, 88 (61,1%) erano donne, 63 (43,8%) avevano una età compresa tra 30 e 44 anni, 60 (41,7%) di età compresa tra 45 e 59 anni, e 115 (79,9%) insegnavano correntemente l’EBP, con una media (±DS) di 10,9 (±7,4) anni di esperienza nell’insegnamento dell’EBP. I partecipanti provenivano da 28 differenti paesi. Complessivamente 59 partecipanti (41%) erano medici e 56 (38,9%) appartenevano ad altre professioni sanitarie. 54 partecipanti (37,5%) avevano ruoli accademici (insegnamento o ricerca). 118 (81,9%) lavoravano in setting universitario e 53 (36,8%) in ospedale (Tabella 1).
Con il round 1:
- 11 competenze hanno ottenuto il livello predefinito di consenso (≥70%) (gruppo A);
- 25 competenze sono state valutate dalla maggioranza (≥85%) come praticate con esercitazioni o spiegate (gruppo B);
- 28 competenze sono state valutate dalla maggioranza (≥85%) come spiegate o menzionate (gruppo C);
- 4 competenze sono state valutate dalla maggioranza (≥85%) come menzionate o non incluse (gruppo D);
- 9 ulteriori competenze sono state suggerite dai partecipanti (gruppo E).
Dopo il round 2:
- 48 competenze hanno raggiunto il livello di consenso (≥70%);
- 20 competenze sono state valutate come praticate con esercitazioni; 20 come spiegate; 8 come menzionate.
Complessivamente 28 competenze non hanno raggiunto il livello di consenso predefinito e sono state rimandate a ulteriore discussione in occasione del consensus meeting; di queste, 20 sono state successivamente incluse. La figura 2 illustra i risultati della survey Delphi modificata. Le eTables 3 e 4 riportano i risultati dettagliati dei round 1 e 2 (27).
3.3. Competenze core per l’EBP
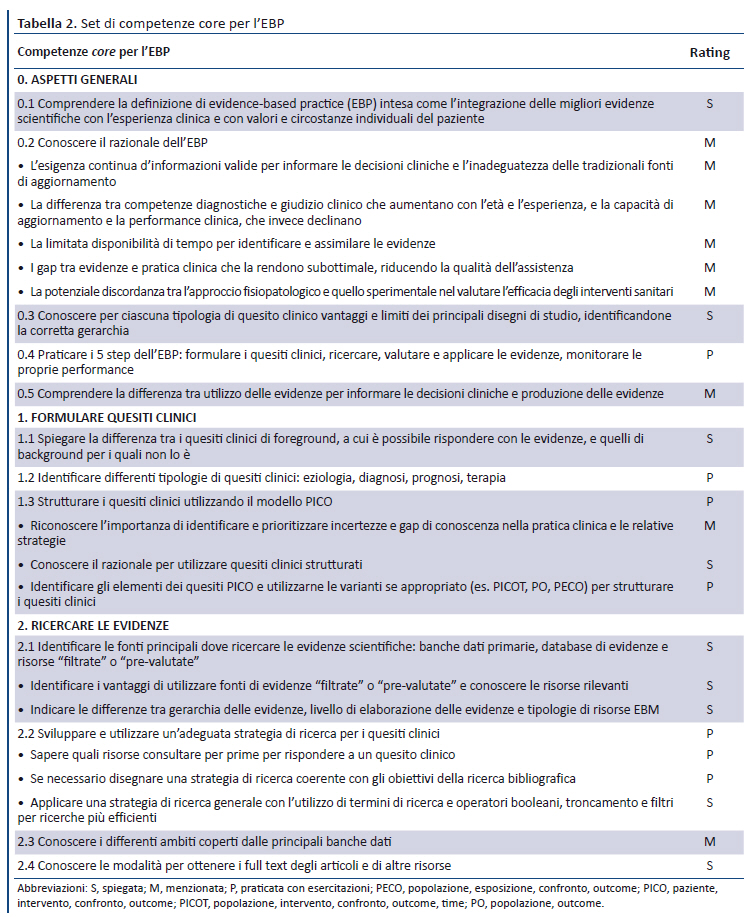
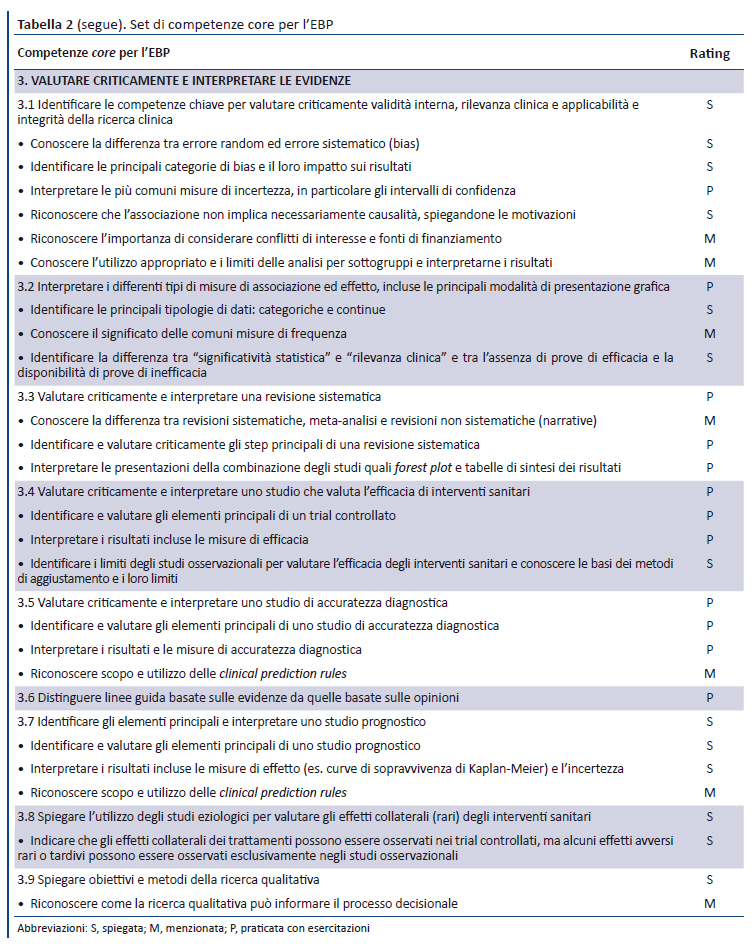
Dopo i due round della survey Delphi e il meeting, 68 competenze hanno raggiunto il consenso per l’inclusione nel set finale delle competenze core per l’EBP, riportato sinteticamente nella tabella 2 e in dettaglio nell’handbook. Il set finale delle competenze core per l’EBP è suddiviso nei principali step dell’EBP: aspetti generali (n = 5), formulazione dei quesiti (n = 3), ricerca (n = 4), valutazione critica e interpretazione (n = 9), applicazione (n = 4) e valutazione (n = 2). Per ciascuna competenza viene fornita la descrizione e il livello di dettaglio o di trasferimento, quale indicatore proxy del tempo che dovrebbe essere dedicato a ciascuna competenza: menzionata (M), spiegata (S), praticata con esercitazioni (P). La maggior parte delle competenze core può essere classificato nel modello a 5 step dell’EBP, utilizzato anche dal Sicily Statement (24), eccetto gli aspetti generali che sono stati comunque mantenuti.

4. Discussione
Al fine di raggiungere il consenso sulle competenze core da includere nei programmi formativi di EBP per professionisti sanitari e studenti, questo studio ha seguito un processo rigoroso tramite una revisione sistematica, una survey Delphi modificata, un consensus meeting e feed-back esterni da esperti di EBP. Il set finale include 68 competenze core.
Uno studio precedente ha sviluppato un set di competenze per l’EBP, ma era limitato solo alla disciplina infermieristica di un solo paese (USA) e non ha utilizzato una revisione sistematica per informare la survey Delphi (33). Alcune competenze compaiono in questo set: es. valutazione critica di un articolo di ricerca e formulazione di un quesito clinico con il metodo PICO (paziente, intervento, confronto, outcome). Tuttavia le competenze qui identificate sono più specifiche e includono l’applicazione delle evidenze (es. processo decisionale condiviso) e l’implementazione delle evidenze a livello individuale. Il set di competenze core per l’EBP evidenzia il livello richiesto di dettaglio necessario (es. menzionata, spiegata e praticata con esercitazioni) per ciascuna competenza per l’EBP come indicatore proxy del tempo che dovrebbe essere dedicato a ciascuna. Inoltre questo set di competenze deve essere considerato dinamico, perché con i progressi nell’ambito dell’EBP sarà necessario aggiungere nuove competenze ed eliminarne altre. Ad esempio il processo decisionale condiviso e l’approccio GRADE (Grading of Recommendations Assessment, Development and Evaluation) sono due competenze recenti che non erano precedentemente incluse nei curricula. Di conseguenza questo set di competenze sarà sottoposto a periodiche revisioni: in tal senso i feedback sono benvenuti.
Con la crescente disponibilità di risorse affidabili di evidenze pre-valutate (pre-appraised), i professionisti sanitari possono praticare l’EBP senza essere necessariamente competenti nella valutazione critica dei singoli studi. Tuttavia devono sapere interpretare e applicare i risultati presentati in queste fonti pre-valutate (34,35). Questa piena comprensione è necessaria sia per valutare benefici ed effetti avversi, in particolare quando si equivalgono, sia per comunicare chiaramente ai pazienti questi trade-off nel processo decisionale condiviso. Tuttavia, i professionisti possono talvolta avere necessità di effettuare la valutazione critica di singoli studi (es. quando un nuovo studio mette in discussione la pratica attuale). Infine, le competenze nella valutazione critica sono utili per determinare l’affidabilità delle evidenze pre-valutate.
Le competenze core dovrebbero informare i curricula di un corso introduttivo di EBP per i professionisti sanitari di qualsiasi livello di istruzione e qualsiasi disciplina. Per i formatori di EBP le competenze costituiscono “mattoncini” per costruire il curriculum, adattato ad esigenze locali di apprendimento, disponibilità di tempo, disciplina ed eventuale background degli studenti. Difficilmente le competenze saranno esaustive o personalizzate in base alle necessità specifiche di ogni professione, anche se alcune potrebbero essere più rilevanti per determinate discipline (es. la diagnosi è più rilevante per i medici). La sequenza delle competenze core non riflette un ordine di rilevanza o di consequenzialità nell’insegnamento per cui i formatori possono modificare il loro approccio didattico in relazione a casi clinici o articoli, ed è probabile che per un insegnamento ottimale delle competenze si debbano utilizzare più di un setting e differenti scenari clinici e/o articoli. Ad esempio, una sessione formativa può iniziare utilizzando uno scenario clinico con un trade-off rischio-beneficio ambiguo per insegnare le skill richieste di processo decisionale condiviso, fornendo ausili decisionali per i pazienti, ove possibile. Successivamente i formatori possono spiegare le evidenze integrate negli strumenti decisionali, la loro provenienza e l’interpretazione quantitativa degli effetti del trattamento (differenza di rischio assoluto, number needed to treat, number needed to harm).
I formatori e coloro che sviluppano curricula EBP dovrebbero valutare il contenuto del loro curriculum attuale, integrando le competenze mancanti, visto che mappando le competenze core nei curricula esistenti potrebbero emergere gap di contenuti essenziali. I programmi possono anche integrare competenze aggiuntive avanzate (es. implementation science, analisi economiche) in relazione alle necessità e agli obiettivi di apprendimento dei discenti.
Questo set di competenze core per l’EBP rappresenta solo uno degli step necessari per implementare la formazione all’EBP basata sulle competenze. La disseminazione e l’integrazione di questo set di competenze core nel mondo accademico e nella pratica clinica può contribuire a una formazione EBP più uniforme e armonizzata. I database open access disponibili online sulle risorse di apprendimento [es. Critical Thinking and Appraisal Resource Library (CARL)(36), ISEHC Learning Resources Database (37)], sono fondamentali per potenziare condivisione e accessibilità delle risorse rilevanti per le competenze core per l’EBP.
Lo sviluppo di strumenti appropriati per valutare le competenze core per l’EBP è sicuramente impegnativo, ma utile sia per monitorare i progressi dei discenti per ciascuna competenza, sia per valutare l’efficacia di diversi metodi di insegnamento. Una revisione sistematica di 85 studi che valutavano interventi formativi di EBP ha dimostrato che oltre la metà degli studi inclusi non utilizzava uno strumento di elevata qualità psicometricamente robusto per valutare gli outcome (LA, PG, TH, dati non pubblicati, 2018). Pertanto, chi si occupa di ricerca educazionale in EBP dovrebbe identificare e se necessario sviluppare specifici strumenti di valutazione per fornire una valutazione accurata, affidabile e tempestiva delle competenze EBP dei discenti. Inoltre, la ricerca futura dovrà definire le competenze core necessarie per ciascun livello di formazione e confrontare differenti modalità (inclusa la sequenza) nell’insegnamento di queste competenze.
5. Limiti
Se uno dei punti di forza di questo studio è l’approccio basato su revisione sistematica e survey Delphi per raggiungere un consenso internazionale su un set aggiornato di competenze per i curricula EBP, i partecipanti alla survey potrebbero non rappresentare adeguatamente l’intero spettro dei punti di vista di ciascuna professione sanitaria, nonostante siano stati selezionati per rappresentare differenti professioni e livelli di expertise.
6. Conclusioni
Sulla base di un processo sistematico di consenso è stato sviluppato e descritto un set di competenze core per l’EBP per informare lo sviluppo dei curricula di professionisti sanitari.
MATERIALE SUPPLEMENTARE
Handbook “Competenze core per l’Evidence-based Practice”



