Hot topics
Evidence 2013;5(3): e1000038 doi: 10.4470/E1000038
Pubblicato: 28 marzo 2013
Copyright: © 2013 Cartabellotta. Questo è un articolo open-access, distribuito con licenza Creative Commons Attribution, che ne consente l’utilizzo, la distribuzione e la riproduzione su qualsiasi supporto esclusivamente per fini non commerciali, a condizione di riportare sempre autore e citazione originale.
Vedi anche: Esiste un futuro per il Servizio Sanitario Nazionale?
Dopo un anno di studi, analisi e consultazioni, il 15 marzo 2013 in occasione della 8a Conferenza Nazionale, la Fondazione GIMBE ha lanciato la fase operativa del progetto Salviamo il Nostro SSN (box), pubblicata in esclusiva da uno speciale de Il Sole 24 Ore Sanità (1).
Concepito in una fase di grande incertezza politica ed economica, il progetto nasce dalla consapevolezza che, nonostante i tagli, un SSN equo e universalistico è ancora sostenibile. Oggi, infatti, una quota consistente della spesa sanitaria viene sprecata in maniera intollerabile perché gli obiettivi dei numerosi portatori di interesse (stakeholders) sono spesso divergenti, conflittuali e opportunistici. Pertanto, il progetto intende coinvolgere tutti gli stakeholders della sanità italiana per identificare le criticità e suggerire possibili soluzioni per un SSN sostenibile.
La Fondazione GIMBE sostiene che:
- Un servizio sanitario pubblico, equo e universalistico rappresenta una conquista sociale irrinunciabile per l’eguaglianza e la dignità di tutti i cittadini italiani.
- Le scelte politiche e le modalità di pianificazione, organizzazione ed erogazione dei servizi sanitari hanno messo progressivamente in discussione l’articolo 32 della Costituzione e i principi fondamentali del SSN.
- Il protrarsi di questo status ha determinato inaccettabili diseguaglianze, sta danneggiando la salute dei cittadini e rischia di compromettere la dignità delle persone e la loro capacità di realizzare le proprie ambizioni.
- Lamentare un finanziamento inadeguato, senza essere propositivi, fornisce un alibi per smantellare il SSN, spiana la strada all’intermediazione finanziaria e assicurativa dei privati e aumenta le diseguaglianze sociali.
La Fondazione GIMBE invita gli attori della sanità italiana ad aderire al progetto: il contributo di tutti è indispensabile per Salvare il Nostro Servizio Sanitario Nazionale.
|
Box. Numeri e step del progetto 35 principi guida configurano la vision della Fondazione GIMBE sulla sanità pubblica e sono stati definiti tenendo conto di: legislazione vigente, contesto politico, economico e sociale, evidenze ed esperienze mutuate da sistemi sanitari internazionali. |
PREMESSE
- La sanità, oltre ad essere il più importante settore produttivo di beni e servizi, rappresenta una delle principali fonti di consumismo da parte dei cittadini.
- Attorno al pianeta sanità ruotano gli interessi di numerose categorie di stakeholders.
- Il sistema sanitario è caratterizzato da un inestricabile mix di complessità, incertezze, asimmetria informativa, qualità poco misurabile, conflitti di interesse, corruzione, estrema variabilità delle decisioni cliniche, manageriali e politiche
- La variabile combinazione di questi fattori permette ai diversi stakeholders un tale livello di opportunismo da rendere il sistema sanitario poco controllabile.
- Per garantire la sostenibilità di un SSN equo e universalistico, gli obiettivi divergenti e spesso conflittuali dei diversi stakeholders devono essere riallineati, rimettendo al centro la “promozione, il mantenimento e il recupero della salute della popolazione”, obiettivo assegnato al SSN dalla legge 833/78 che lo ha istituito.
PRINCIPI GUIDA
Configurano la vision della Fondazione GIMBE sulla sanità pubblica e sono stati definiti tenendo conto della legislazione vigente, del contesto politico, economico e sociale, oltre che di evidenze ed esperienze mutuate da sistemi sanitari internazionali. I principi guida sono organizzati nelle seguenti aree:
A. Diritto costituzionale alla Salute
B. Sostenibilità del SSN
C. Politica e sanità
D. Programmazione, organizzazione e valutazione dei servizi sanitari
E. Professionisti sanitari
F. Cittadini e pazienti
G. Formazione
H. Ricerca
A. Diritto costituzionale alla Salute
- L’articolo 32 della Costituzione tutela il diritto alla salute e non alla sanità, oggi identificata con l’accesso illimitato e indiscriminato a servizi e prestazioni sanitarie.
- Il diritto costituzionale alla salute e la responsabilità pubblica della sua tutela non possono essere frutto di un patto, sempre più conflittuale, tra Stato e Regioni.
- Lo Stato deve preservare i cittadini da tutte le diseguaglianze, in termini di offerta di servizi e prestazioni sanitarie, di appropriatezza dei processi e di esiti di salute.
B. Sostenibilità del SSN
- Nel rispetto dell’uguaglianza dei cittadini il modello di SSN pubblico e universalistico è una conquista sociale irrinunciabile, che deve prescindere dall’acquisizione di risorse aggiuntive dai privati.
- Nonostante i tagli, il SSN rimane sostenibile perché una percentuale consistente della spesa sanitaria è attualmente sprecata in maniera intollerabile.
- Per garantire il diritto costituzionale alla salute, un SSN sostenibile deve:
- erogare un’assistenza sicura, efficace, appropriata, efficiente, equa, coinvolgendo attivamente cittadini e pazienti;
- rimborsare con il denaro pubblico solo interventi sanitari efficaci, appropriati e ad high value.
- Se l’etica del razionamento appartiene alla politica sanitaria, l’etica della riduzione degli sprechi è indissolubilmente legata alla professionalità dei medici e, in misura minore, di tutti gli altri professionisti sanitari.
C. Politica e sanità
- La salute dei cittadini deve orientare tutte le politiche non solo sanitarie, ma anche industriali, ambientali, sociali (Health in All Policies).
- La politica non può essere ostaggio dell’industria, solo perché un’elevata domanda di servizi e prestazioni sanitarie genera occupazione o perché l’introduzione di specifiche misure di prevenzione può ridurre posti di lavoro.
- Il ruolo della politica partitica (politics) deve essere nettamente separato da quello delle politiche sanitarie (policies):
- la politica partitica deve limitarsi a definire gli indirizzi strategici, assegnare le risorse e garantire meccanismi meritocratici e trasparenti per nominare i manager delle aziende sanitarie;
- alle politiche sanitarie spetta la pianificazione, l’organizzazione e la valutazione dei servizi sanitari, per garantire la qualità dell’assistenza nel vincolo delle risorse programmate.
- L’unità di misura delle politiche sanitarie deve essere il value, ovvero il miglior risultato di salute ottenuto per unità monetaria utilizzata.
D. Programmazione, organizzazione e valutazione dei servizi sanitari
- La programmazione sanitaria deve:
- essere guidata da epidemiologia delle malattie/condizioni, efficacia e costo-efficacia degli interventi sanitari e servizi esistenti (healthcare needs assessment);
- prevedere modelli organizzativi sovra-aziendali che condividono percorsi assistenziali, tecnologie e competenze professionali.
- La dicotomia ospedale-territorio deve essere superata sia con una variabile articolazione di setting assistenziali per intensità di cura, sia con modalità avanzate di integrazione socio-sanitaria.
- Tutte le aziende sanitarie devono monitorare sistematicamente e rendicontare pubblicamente (accountability) sicurezza, appropriatezza, costi ed esiti dell’assistenza, utilizzando set di indicatori di performance definiti a livello nazionale.
- Il management delle aziende sanitarie deve gradualmente integrare il modello basato sulla produzione (output-driven) con quello basato sui risultati (outcome-driven).
- I sistemi incentivanti devono essere orientati a promuovere il miglioramento continuo, a identificare e ridurre gli sprechi e a premiare l’erogazione di un’assistenza sanitaria ad high value.
E. Professionisti sanitari
- Tutte le categorie professionali devono contribuire a identificare gli sprechi conseguenti alla prescrizione ed erogazione di interventi sanitari inefficaci, inappropriati e dal low value.
- Il medico ha il dovere professionale di rifiutare le richieste del paziente non supportate da evidenze scientifiche, nella consapevolezza che la mancata prescrizione genera insoddisfazione.
- Le competenze e le responsabilità di tutti i professionisti sanitari devono integrarsi in percorsi assistenziali condivisi, basati sulle evidenze e centrati sul paziente.
- La pratica della medicina difensiva deve essere contrastata con azioni a tutti i livelli.
F. Cittadini e pazienti
- Paziente e medico devono convivere in una mutua relazione terapeutica, sociale ed economica, senza rivendicare alcune posizione di centralità.
- L’assistenza centrata sul paziente deve considerarne aspettative, preferenze, bisogni e valori e promuoverne il coinvolgimento e l’empowerment insieme a familiari e caregivers, quali componenti di un unico team clinico-assistenziale.
- La soddisfazione del cittadino-paziente non rappresenta un indicatore affidabile della qualità dell’assistenza erogata.
- I cittadini contribuenti, in qualità di “azionisti” del SSN, devono essere consapevoli che la domanda inappropriata di servizi e prestazioni sanitarie contribuisce agli sprechi, con pesanti ricadute in forma di imposte locali e mancate detrazioni.
G. Formazione
- I curricula formativi di tutti i professionisti sanitari devono prevedere conoscenze e competenze per erogare un’assistenza sanitaria “centrata sul paziente, basata sulle evidenze, consapevole dei costi e ad high value”.
- Il fine ultimo della formazione continua dei professionisti sanitari consiste nella modifica dei comportamenti professionali, non nell’acquisizione di conoscenze e skills.
- Tutte le organizzazioni sanitarie devono riconoscersi come learning organizations, identificando nella formazione continua e nel miglioramento della competence professionale gli ingredienti fondamentali per migliorare la qualità dell’assistenza.
H. Ricerca
- Il principale requisito etico della ricerca è rappresentato dalla sua rilevanza clinica e sociale.
- Gli investimenti destinati alla ricerca devono tradursi nel massimo beneficio per la salute delle popolazioni.
- La definizione dell’agenda della ricerca deve:
- essere indirizzata dalle aree grigie, previa revisione sistematica della letteratura;
- essere condivisa tra tutti gli stakeholders: ricercatori, partecipanti, istituzioni di ricerca e di politica sanitaria, industria;
- prevedere il coinvolgimento attivo di cittadini e pazienti, per definire quali interventi sanitari valutare e quali outcome misurare.
LINEE DI AZIONE
Per favorire l’attuazione dei principi guida, la Fondazione GIMBE propone dieci linee di azione coerenti con la propria mission istituzionale, il know-how e la reale fattibilità.
- Integrare le migliori evidenze scientifiche in tutte le decisioni che riguardano la salute dei cittadini: professionali, manageriali e politiche.
- Migliorare le performance dell’assistenza sanitaria (sicurezza, efficacia, appropriatezza, equità, efficienza), rispettando il vincolo delle risorse programmate.
- Riorganizzare l’offerta di strutture, servizi e prestazioni sanitarie secondo il modello dell’healthcare needs assessment.
- Identificare gli sprechi per guidare i disinvestimenti e ottenere migliori risultati di salute dalle risorse investite.
- Introdurre l’uso di tecnologie informatiche avanzate per supportare i processi assistenziali e ridurre le complessità amministrative.
- Sviluppare strategie per valorizzare il capitale umano delle organizzazioni sanitarie.
- Informare i cittadini sull’efficacia, appropriatezza e sicurezza degli interventi sanitari e coinvolgerli attivamente nell’organizzazione e valutazione dei servizi.
- Migliorare la qualità metodologica, l’etica, l’integrità, la rilevanza clinica e il valore sociale della ricerca.
- Favorire la dichiarazione esplicita dei conflitti di interesse da parte dei professionisti sanitari coinvolti in attività di formazione e di ricerca.
- Favorire l’introduzione di misure estremamente severe per contrastare truffe e frodi a carico del SSN.
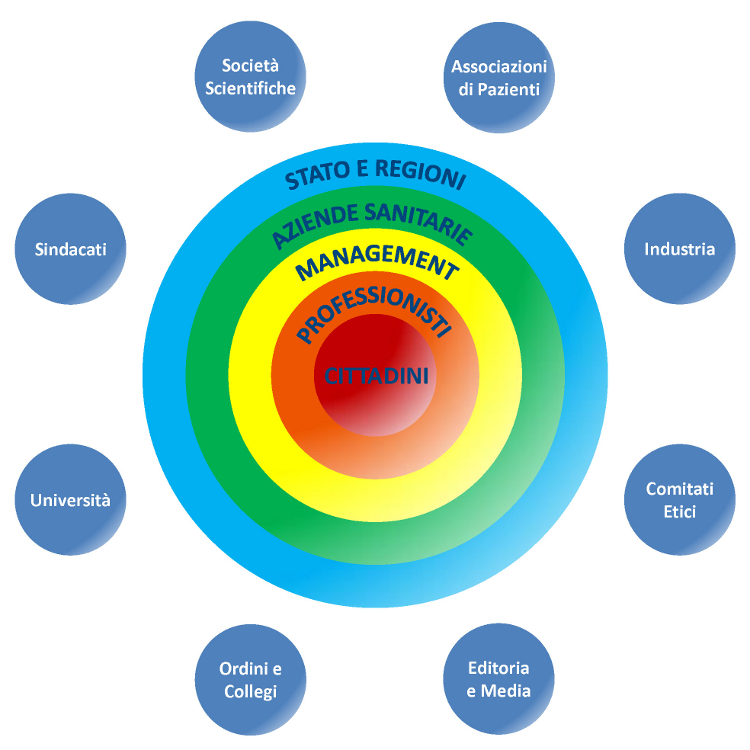
STAKEHOLDERS
Includono tutte le categorie di attori del SSN, ciascuna delle quali è portatrice di specifici interessi (figura). Gli stakeholders primari costituiscono l’asse delle decisioni politiche, manageriali, professionali: influenzano direttamente la programmazione, l’organizzazione, l’erogazione e la fruizione dell’assistenza sanitaria:
- Stato, Regioni e Province Autonome
- Aziende sanitarie
- Management
- Professionisti
- Cittadini
Gli stakeholders secondari sono portatori di interessi specifici verso altri stakeholders: influenzano indirettamente la programmazione, l’organizzazione, l’erogazione e la fruizione dell’assistenza sanitaria:
- Università
- Ordini e Collegi professionali
- Società scientifiche
- Sindacati
- Industria
- Comitati etici
- Associazioni di pazienti
- Editoria scientifica e media
CONSULTAZIONE PUBBLICA
Dal 15 maggio 2013 tutti gli stakeholders, cittadini inclusi, potranno aderire al progetto utilizzando la piattaforma web disponibile a www.salviamo-SSN.it.
L’adesione al progetto permetterà di fornire il proprio feedback sui principi guida, utilizzando il semplice linguaggio del semaforo:
- Verde: approvo
- Rosso: non approvo
- Giallo: approvo, previa modifica del testo
Successivamente, la stessa modalità di feedback sarà utilizzata per le liste di criticità e proposte relative alle sei categorie di stakeholders primari, che saranno rese progressivamente disponibili. Inoltre, chiunque potrà proporre ulteriori principi guida, criticità e proposte. Infine, oltre a raccogliere i feedback dei singoli stakeholders, la Fondazione GIMBE ha pianificato varie azioni di sensibilizzazione finalizzate a creare un network di istituzioni e organizzazioni a supporto del progetto.
LIBRO BIANCO
A conclusione della prima fase della consultazione pubblica, relativa agli stakeholders primari, sarà pubblicato il Libro Bianco la cui stesura terrà conto di tutti i feedback pervenuti. La presentazione del Libro Bianco avverrà il 14 marzo 2014, in occasione della 9a Conferenza Nazionale GIMBE.



