Ricerca originale
Evidence 2013;5(6): e1000050 doi: 10.4470/E1000050
Ricevuto: 4 marzo 2013 Accettato: 24 aprile 2013 Pubblicato: 26 giugno 2013
Copyright: © 2013 Frigeri. Questo è un articolo open-access, distribuito con licenza Creative Commons Attribution, che ne consente l’utilizzo, la distribuzione e la riproduzione su qualsiasi supporto esclusivamente per fini non commerciali, a condizione di riportare sempre autore e citazione originale.
Background
La cartella clinica, strumento fondamentale della pratica clinico-assistenziale, si è progressivamente modificata nel tempo in relazione ai cambiamenti nell’organizzazione ospedaliera(1). In particolare si è progressivamente adattata alla crescente complessità delle cure e all’attività di team multi-professionali, divenendo uno strumento di comunicazione e integrazione inter-professionale, in grado di rendere disponibili in maniera univoca i dati necessari per erogare le prestazioni sanitarie in maniera appropriata, efficace, efficiente e sicura.
La tradizionale impostazione della cartella clinica si rivela talvolta inadeguata per numerose attività: la ricostruzione del processo di cura, l’integrazione delle informazioni, la successione cronologica, la rapida individuazione di problemi e soluzioni, la tracciabilità degli atti sanitari compiuti, la disponibilità di una documentazione sulle modalità di informazione-partecipazione del paziente sul proprio percorso clinico-assistenziale. Infatti, la progressiva trasformazione dell’assistenza ospedaliera ha portato ad una visione olistica “della persona con problemi di salute”, collocandola in un percorso clinico-assistenziale, dove operano contemporaneamente diverse figure professionali (medici, infermieri, tecnici, etc) con differenti profili di responsabilità cliniche e gestionali.
Alla luce di questi cambiamenti, la Regione Piemonte ha fornito indicazioni sulla compilazione delle cartelle cliniche per le strutture di ricovero, insieme a una griglia di valutazione(2). Considerato che le cartelle cliniche in uso nelle strutture di ricovero dell’ASL CN2 erano notevolmente eterogenee e non conformi alle indicazioni della normativa regionale, la Direzione Generale ha inserito tra gli obiettivi aziendali 2012-2013 la redazione di un modello di cartella sanitaria integrata (CSI) che risponda ai suddetti requisiti di struttura e di contenuto. Infatti, le disomogeneità grafiche rilevate rischiano di determinare criticità sia all’atto della compilazione, sia della consultazione (in particolare da parte dei consulenti), sia quando gli aventi diritto ne richiedono copia conforme.
Obiettivi
Creare un modello di CSI unica per tutte le strutture di ricovero dell’azienda, che integri le diverse competenze professionali nel processo clinico-assistenziale e fornisca una documentazione completa, tracciabile, accurata, pertinente e veritiera, di chiara e semplice consultazione. Il progetto mira inoltre a favorire l’approccio multidisciplinare ai problemi di salute del paziente e la pianificazione delle attività sanitarie, aumentando la trasparenza degli atti medici ed infermieristici, ottimizzando il tempo/lavoro per altre attività clinico-assistenziali e riducendo le possibilità di errore.
Metodi
Il progetto, che coinvolge tutte le strutture di ricovero del presidio ospedaliero (PO) di Alba-Bra, è stato avviato nel giugno 2012 in risposta agli input della direzione strategica aziendale, a seguito della Determinazione n. 497 del 23 luglio 2012 della Regione Piemonte. Il progetto si è articolato in varie fasi.
- Fase 1. Ha coinvolto le strutture complesse della direzione sanitaria di presidio ospedaliero (DSPO) e il servizio Infermieristico, tecnico, della riabilitazione, della prevenzione e della professione ostetrica (SITRPO): è stato costituito un gruppo di lavoro con la partecipazione di un referente medico e da un referente infermieristico con poteri decisionali per ciascuna struttura di ricovero.
- Fase 2. Finalizzata a identificare i requisiti minimi per la progettazione del modello cartaceo della CSI e per la definizione del data set e del format: ha previsto un’analisi della letteratura e dei riferimenti normativi sulla corretta composizione e compilazione della cartella clinica. Per la redazione della struttura e il contenuto della CSI, nonché per la sua corretta compilazione e gestione, sono state seguite le indicazioni della Regione Piemonte(2), della Regione Lombardia(3) e del Ministero della Salute(1). Sulla base dell’allegato 2 della Determinazione n. 497 del 23 luglio 2012 della Regione Piemonte e degli Standard della Joint Commission International(3), è stata predisposta una griglia per valutare la corretta gestione della CSI presentata e sperimentata su cartelle cliniche “in bianco” in occasione di un corso di formazione aziendale. I format della documentazione sanitaria in uso sono stati quindi confrontati con gli standard di riferimento, attraverso un audit, analizzandone punti di forza e di debolezza e prestando particolare attenzione ad alcune sezioni: frontespizio, inquadramento dell’assistito, diario clinico.
- Fase 3. Grazie a una serie di incontri il gruppo di lavoro ha elaborato il modello di CSI sulla base dell’analisi della letteratura, del contesto aziendale e di esperienze di altre aziende sanitarie. Ove possibile, il gruppo di lavoro ha revisionato, aggiornato e rielaborato documenti già in uso in azienda. Prima dell’avvio della sperimentazione, i referenti di ciascun reparto provvederanno alla formazione del personale delle rispettive strutture di ricovero.
- Fase 4. Sperimentazione del modello: è stata programmata dalla DSPO nel primo quadrimestre 2013 per ciascuna struttura di ricovero su un campione definito di pazienti; la durata prevista è di circa un semestre. Il primo periodo della sperimentazione è dedicato a uniformare la CSI rispetto al format e alla sequenzialità dei documenti che la costituiscono. Successivamente, si prenderanno in considerazione le procedure più specifiche. È prevista una riunione mensile del gruppo di lavoro per valutare i suggerimenti dei professionisti e adattare eventualmente lo strumento ove necessario. Gli obiettivi principali della sperimentazione sono: valutare la struttura della CSI; rilevare la percezione dei professionisti sanitari coinvolti sull’impatto iniziale della CSI; verificare esattezza e completezza dei contenuti clinico-assistenziali; verificare la rispondenza del modello proposto ai requisiti già condivisi e validati dal gruppo di lavoro; identificare le principali criticità; delineare requisiti ed esigenze non ancora soddisfatti.
- Fase 5. Modifiche, integrazioni e revisioni della CSI in relazione ai risultati e ai suggerimenti rilevati durante la sperimentazione.
Risultati
Analisi della documentazione esistente. Sono stati analizzati 21 modelli di frontespizi, di inquadramento dell’assistito e di diario clinico corrispondenti a tutte le cartelle cliniche adottate nelle strutture di ricovero del PO di Alba-Bra. Il numero della cartella, la data di ricovero e la data di dimissione risultavano assenti rispettivamente nel 61.9%, nel 23.8% e nel 28.6% dei frontespizi (tabella 1). In oltre il 50% dei frontespizi risultavano presenti alcuni dati sensibili (allergie e diagnosi all’accettazione/dimissione) e il 33.3% riportava addirittura la raccolta anamnestica (tabella 2). In alcuni frontespizi sono stati reperiti anche dati relativi alla prenotazione del ricovero (tabella 3).
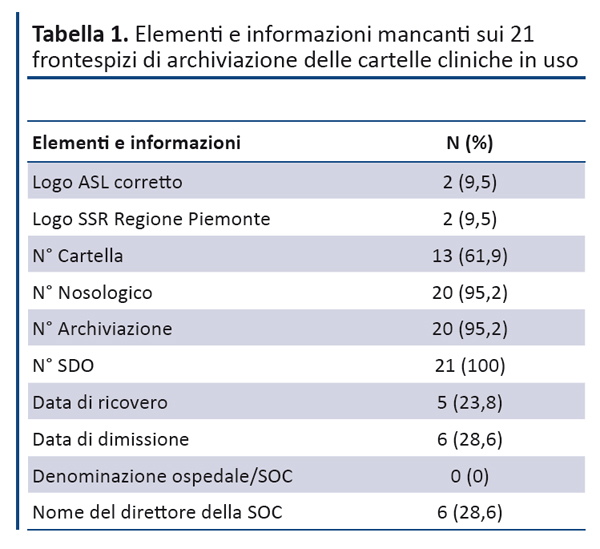
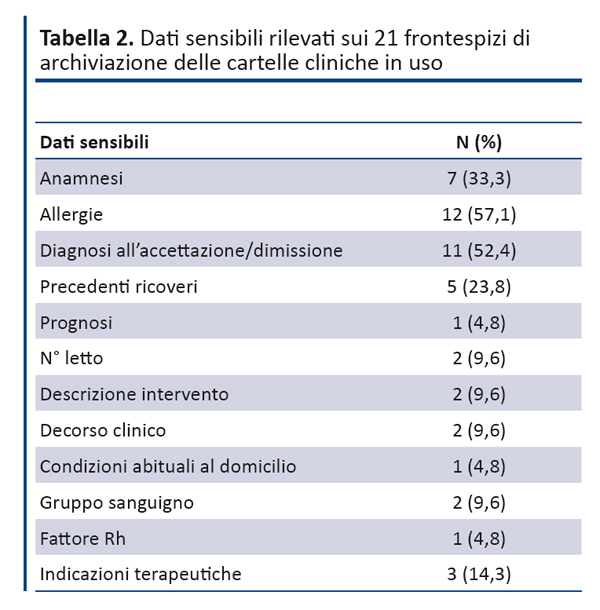

Rispetto ai dati sull’inquadramento dell’assistito, l’indicazione del medico di medicina generale risultava presente solo nel 52.38% delle cartelle cliniche, nonoostante l’importanza assegnata a questo dato dalle indicazioni della Regione Piemonte(2) e della Regione Lombardia(4). Infine, dall’analisi effettuata sui diari clinici sono emersi alcuni aspetti eterogenei e/o lacune vere e proprie (box).
Box. Eterogeneità e mancanza di dati nel diario clinico
|
Struttura della CSI. Sulla base delle indicazioni reperite in letteratura, dei dati raccolti dall’audit sulla documentazione sanitaria esistente e dei suggerimenti del gruppo di lavoro, la CSI ha una struttura modulare e una veste grafica (intesa come sequenza di sezioni, moduli e intercalari) identica per tutte le strutture di ricovero del PO, ad eccezione della parte specialistica. In questo modo le informazioni principali sono sempre disponibili nello stesso posto, permettendo un reperimento immediato di documenti e informazioni.
La CSI, in formato A4, è strutturata in sezioni individuate da un intercalare colorato, che contengono al loro interno moduli, schede, accertamenti e consensi relativi alle diverse fasi del ricovero e in relazione agli eventi che coinvolgono il paziente ricoverato. All’atto della dimissione è previsto l’assemblamento dei vari elementi (moduli, sezioni, intercalari) utilizzati durante il ricovero secondo una sequenza prestabilita (appendice, figura 1), al fine di comporre la CSI definitiva e pronta per l’archiviazione, che conterrà esclusivamente gli elementi necessari per documentare il ricovero.
Elementi costitutivi e innovativi della CSI. Alla luce dei risultati dell’audit sulla documentazione sanitaria esistente, è stato progettato un frontespizio di archiviazione unico (appendice, figura 2), che nel rispetto delle norme sulla privacy (art. 4 del D. Lgs. 196/2003) esclude alcuni dati personali sensibili(5) (motivo del ricovero, diagnosi, anamnesi, eventuali terapie o interventi eseguiti), riportando solo dati essenziali di identificazione della cartella, del paziente e dei suoi spostamenti(4).
Una rilevante innovazione rispetto alle cartelle cliniche in uso è costituita dalla progettazione dei moduli (appendice, figura 3), per introdurre un layout grafico chiaro, facile da usare e innovativo in termini di integrazione delle attività delle diverse figure coinvolte. Secondo queste premesse, i moduli sono stati così progettati:
- testata: cognome e nome dell’assistito, numero della SDO (quest’ultimo solo quando la procedura sarà informatizzata);
- corpo della pagina: contenuti specifici del modulo;
- lato-costola: numero e denominazione del modulo.
Se il modulo consta di più pagine, oltre al numero, è presente una lettera per contrassegnare ciascuna pagina (A, B, C, etc.). Per alcuni moduli (diario clinico, consulenze) è prevista l’indicazione del numero di pagina, per indicare quanti moduli di un specifico tipo sono stati utilizzati per un determinato paziente.
Oltre ai moduli riguardanti i contenuti tradizionali ed obbligatori in una cartella clinica (anamnesi, esame obiettivo, diario clinico, etc.), alcuni aspetti rendono innovativo il modello di CSI:
- check-list per verificare la presenza di documenti relativi alla proposta di ricovero, documenti del paziente, informativa sulla privacy;
- moduli di integrazione all’anamnesi per raccogliere informazioni utili al percorso clinico-assistenziale nei pazienti trasferiti da un’altra struttura di ricovero, o per aggiornare la raccolta anamnestica per le necessità clinico-assistenziali della specifica struttura di ricovero, o ancora per notizie anamnestiche specifiche per l’area specialistica;
- moduli relativi all’accertamento e alla pianificazione assistenziale, in cui vengono raccolti i dati oggettivi e soggettivi della persona assistita utilizzando i modelli funzionali della salute secondo Gordon(6,7), interfacciati con la tassonomia NNN (NANDA, NOC, NIC), e vengono scelti e realizzati gli interventi che l’infermiere/ostetrica, singolarmente o in équipe, ritiene possano condurre in modo efficace ed efficiente alla soluzione dei problemi rilevati;
- check-list di chiusura della cartella: elenco fondamentale per ricostruire il percorso del paziente a fine ricovero, per facilitare l’assemblamento di tutti i moduli di cui si compone: “spuntando” i moduli utilizzati, il professionista sanitario dichiara quali sono i documenti relativi alla storia del paziente in quel ricovero.
Discussione
È stato intrapreso un percorso per formalizzare un modello di CSI unica per tutte le strutture di ricovero dell’ASL, che faciliti sia il coinvolgimento del paziente in tutti i processi decisionali di diagnosi e cura che lo riguardano, sia l’attività di tutti i professionisti sanitari coinvolti nel processo clinico-assistenziale.
Il modello di CSI è stato progettato in vari moduli, sezioni e schede che seguono il percorso clinico-assistenziale del paziente per tutta la durata del ricovero. In tal modo la cartella clinica assume un ruolo strategico nella verifica della qualità dell’appropriatezza organizzativa, clinico-assistenziale ed etico-legale, nella gestione del rischio clinico, nell’identificazione, analisi, gestione, prevenzione e riduzione degli errori. Infatti, l’adozione di un modello di CSI unico per tutte le strutture di ricovero, costituisce uno strumento multidisciplinare che raccoglie tutte le informazioni relative all’assistenza del paziente, garantisce uniformità di comunicazione e facilita la lettura e la trascrizione dei dati in tutte le fasi di consultazione, sia da parte dei professionisti, sia di figure esterne alla struttura di ricovero.
A causa delle resistenze da parte degli operatori legate al cambiamento richiesto, con ripercussioni su abitudini e attività di un intero reparto, oltre che della mancanza in Italia di una normativa completa che regoli struttura e contenuti della CSI, si è cercato di mantenere ove possibile la documentazione già in uso in Azienda.Naturalmente, poiché il supporto è di tipo di tipo cartaceo, l’integrazione sarà possibile solo se lo strumento sarà gestibile, consultabile e assemblabile in contesti e tempi diversi(1).
In attesa dei risultati della sperimentazione per conoscere punti di forza e criticità della CSI, è opportuno riportare le caratteristiche innovative del modello proposto:
- chiarezza ed esplicitazione con i moduli proposti, alcuni di tipo compilativo, altri di verifica di attività svolte, come le check-list di chiusura della cartella, che rendono questa documentazione sia uno strumento di lavoro per la raccolta delle informazioni relative alle attività assistenziali, sia uno strumento di verifica della qualità delle scelte operate e delle procedure realizzate;
- integrazione delle informazioni provenienti da tutti i professionisti e gli operatori che partecipano al percorso assistenziale, definendo così una corretta documentazione dei processi assistenziali ai fini della sicurezza dei pazienti;
- tracciabilità di ogni atto sanitario;
- flessibilità dello strumento e adattabilità alle diverse esigenze e realtà clinico-organizzative delle singole strutture di ricovero;
- struttura grafica coerente, consistente, chiara e facile da interpretare e apprendere, semplificando l’uso da parte degli operatori che si approcciano al modello per la prima volta;
- realizzazione di un modello unico per tutte le strutture di ricovero a partire da una situazione fortemente dismogenea;
- integrazione nei moduli dei dati esistenti e di quelli previsti dalle indicazioni delle normative regionali e dai documenti linee guida sulla corretta compilazione e composizione della cartella clinica.
Limiti
Il principale limite metodologico è rappresentato dalla fase di sperimentazione della CSI, che rende impossibile l’utilizzo della nuova cartella in completa sostituzione di quelle in uso nelle singole realtà operative e impone di procedere con un “affiancamento”. Infatti, un’adozione diretta del nuovo modello nella fase di sperimentazione avrebbe comportato un rischio di potenziali errori, dovuto a eventuali carenze del nuovo strumento.
Conclusioni
La sperimentazione della CSI permetterà di suggerire modifiche e adattamenti del modello proposto al fine di rispondere a specifiche esigenze organizzative di ogni singola struttura del PO. Anche se l’adozione del nuovo modello di CSI non rappresenta la soluzione ideale per ogni specifica realtà, per garantire sia la maggiore efficacia ed efficienza nell’organizzazione e nell’uniformità dei processi Aziendali, sia il continuo miglioramento della qualità dei servizi offerti alla cittadinanza, l’introduzione di questo strumento rappresenta la prima tappa per una informatizzazione della cartella clinica.



