Conference Report
Evidence 2015;7(3): e1000108 doi: 10.4470/E1000108
Pubblicato: 31 marzo 2015
Copyright: © 2015 Cartabellotta. Questo è un articolo open-access, distribuito con licenza Creative Commons Attribution, che ne consente l’utilizzo, la distribuzione e la riproduzione su qualsiasi supporto esclusivamente per fini non commerciali, a condizione di riportare sempre autore e citazione originale.
Dopo un breve periodo propositivo che ha portato alla sottoscrizione del Patto per la Salute, la cui attuazione poteva dare il via a un’adeguata riorganizzazione del servizio sanitario nazionale (SSN), la Legge di Stabilità 2014 ha riacceso violentemente il conflitto istituzionale tra Stato e Regioni riportando sulla scena nuovi tagli alla sanità (box 1).
|
Box 1. La cronistoria di un Patto sfumato
|
Negli ultimi anni, per fronteggiare la crisi di sostenibilità della sanità pubblica conseguente a un sacrificio di quasi 30 miliardi di euro, la politica ha scelto la strada dei tagli lineari la cui entità e rapidità oltre ad avere conseguenze negative per la salute dei cittadini - in particolare per le fasce socio-economiche più deboli - potrebbe determinare nel medio termine un imprevedibile e non quantificabile incremento dei costi. In realtà, in condizioni di crisi economica esiste una strategia alternativa, finalizzata a ottenere migliori risultati dalle risorse investite, grazie alla riduzione degli sprechi e all’incremento del value, tema che ha ispirato il progetto della Fondazione GIMBE “Salviamo il Nostro SSN (1)” e ha costituito il filo conduttore della 10a Conferenza Nazionale (box 2).
|
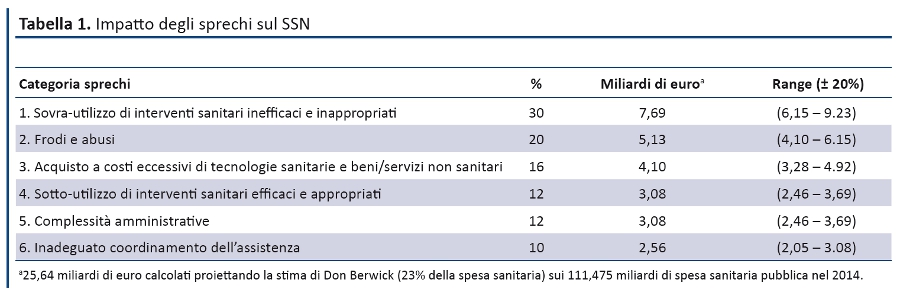
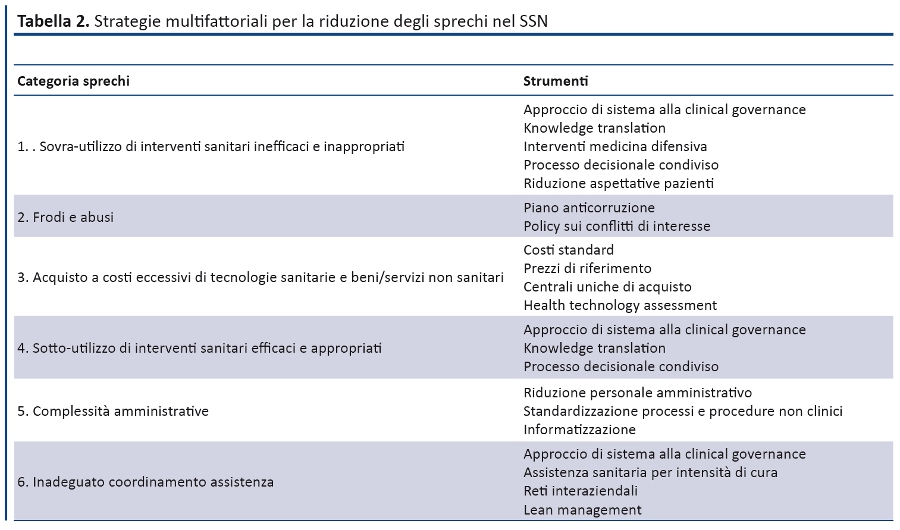
Box 2. 10a Conferenza Nazionale GIMBE: brief report A Bologna il 27 marzo sono intervenuti oltre 400 partecipanti provenienti da tutte le regioni italiane e rappresentativi di tutte le professioni sanitarie. La Conferenza, sostenuta interamente dalla Fondazione GIMBE senza apporto di sponsor istituzionali o commerciali, ha puntato i riflettori sulla riduzione degli sprechi e sull’aumento del value in sanità, quale strada maestra per contribuire alla sostenibilità del SSN. Nella presentazione del Framework GIMBE per il disinvestimento in sanità il Presidente Nino Cartabellotta, integrando evidenze scientifiche internazionali e dati pubblicati dalle Istituzioni nazionali, ha aggiornato il quadro di sprechi e inefficienze che nel 2014 hanno eroso oltre 25 miliardi di euro: sovra-utilizzo di interventi sanitari inefficaci e inappropriati, frodi e abusi, tecnologie sanitarie e beni e servizi non sanitari acquistati a costi eccessivi, sotto-utilizzo di interventi sanitari efficaci e appropriati, complessità amministrative e inadeguato coordinamento dell’assistenza. Gianpiero Fasola, Sandra Petraglia, Giuseppe Recchia, Giuseppe Remuzzi, Walter Ricciardi e Roberta Siliquini, ospiti del Forum “Scienza, Ricerca e Sanità: innovazione fa sempre rima con sostenibilità?”, si sono confrontati sulla difficile compatibilità tra innovazioni farmacologiche e tecnologiche e sostenibilità delle cure. Rispondendo alle provocazioni del Presidente, hanno discusso sulla necessità di potenziare la ricerca comparativa sull’efficacia degli interventi sanitari, sulla inderogabile necessità di definire a livello istituzionale il concetto di value per rimborsare le innovazioni tecnologiche e sulla necessità di un maggior senso di responsabilità dell’industria nel definire i prezzi dei farmaci innovativi. Dall’analisi delle contraddizioni tra diseguaglianze e diritto costituzionale alla tutela della salute è nata la partnership tra Fondazione GIMBE e Associazione Dossetti, che richiedono al Senato una modifica dell’articolo 117 del Titolo V per restituire realmente allo Stato il ruolo di garante del diritto alla tutela della salute delle persone e assicurare l’uniforme attuazione dei LEA su tutto il territorio nazionale. Il Premio Evidence 2015 è stato assegnato al Prof. Giuseppe Remuzzi - Direttore del Dipartimento di Medicina dell’Azienda Ospedaliera Papa Giovanni XXIII e coordinatore della ricerca presso l’Istituto Mario Negri di Bergamo - per aver “pubblicato rilevanti evidenze scientifiche, contribuendo in maniera rilevante al progresso delle conoscenze in ambito nefrologico e l’impegno volto a diffondere la cultura della scienza tra i cittadini italiani”. Il Premio Salviamo il Nostro SSN 2015 è stato conferito al Ministero della Salute per “il costante impegno del Ministro nell’evitare ulteriori tagli a SSN, il contributo determinante per giungere alla sottoscrizione del Patto per la Salute, il continuo richiamo alle Regioni per impegnarsi a ridurre sprechi e inefficienze senza rinunciare all’incremento del Fondo Sanitario Nazionale e per l’ambizioso traguardo raggiunto con l’aggiornamento dei LEA”. Il Ministro Lorenzin, impossibilitata a ritirare personalmente il premio, ha ribadito nel messaggio inviato che “il nostro servizio sanitario è un bene comune che va difeso, potenziato e innovato. Ma perché ciò sia possibile occorre mettere assieme tutte le energie, confrontare le buone pratiche, creare un rapporto sinergico tra tutti i protagonisti coinvolti e, soprattutto, realizzare un SSN sostenibile […] incrementando le capacità di convertire le risorse in valore”. La borsa di studio “Gioacchino Cartabellotta” istituita dalla Fondazione GIMBE è stata assegnata a Corrado Iacono per verificare quanti fra i 207 progetti finanziati dall’AIFA, con quasi 100 milioni di euro, sono stati pubblicati e quanti, invece, sono ancora in corso, sono stati interrotti oppure completati ma non pubblicati. Infine, otto progetti di eccellenza del Laboratorio Italia, realizzati nelle Aziende sanitarie utilizzando le evidenze scientifiche per guidare l’appropriatezza professionale e i reali bisogni dei pazienti per riorganizzare i servizi, hanno dimostrato che il processo di disinvestimento è una mission possible. I GIMBE Awards individuale e 4YOUNG sono stati assegnati rispettivamente a Sebastian Grazioso (Azienda USL di Reggio Emilia) e Matteo Scardino (Città della Salute e della Scienza, Torino). L’Azienda Ospedaliera Universitaria Senese si è aggiudicata il GIMBE Award aziendale. |
La tassonomia degli sprechi di Don Berwick (2) è stata diffusa e condivisa con varie categorie di stakeholders, oltre che sottoposta a un adattamento al SSN e a definizione analitica delle 6 categorie, integrando altre tassonomie; sono state integrate le stime reali su alcune categorie di sprechi effettuate da altre Istituzioni/organizzazioni; è stato rimodulato l’impatto percentuale di ciascuna categoria di sprechi e quello totale degli sprechi sulla spesa sanitaria del 2014 (tabella 1); infine, sono stati identificati alcuni strumenti per ridurre gli sprechi utilizzando un approccio multifattoriale (tabella 2). Proiettando la stima di Don Berwick sui 111,475 miliardi di spesa sanitaria pubblica del 2014, la cifra complessiva di sprechi e inefficienze nel SSN ammonta a 25,64 miliardi ripartiti tra sei categorie.
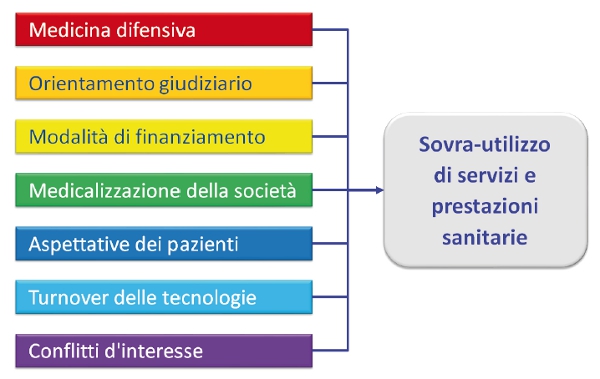
1. Sovra-utilizzo di interventi sanitari inefficaci e inappropriati. Consistenti evidenze scientifiche documentano a tutti i livelli dell’assistenza e da parte di tutte le professioni sanitarie e discipline specialistiche l’overuse di servizi e prestazioni sanitarie inefficaci, inappropriate e dal low-value: farmaci, test diagnostici, visite specialistiche, ricoveri. La medicina difensiva rappresenta indubbiamente una delle principali determinanti del sovra-utilizzo (figura 1): la sua espansione è avvenuta in un contesto culturale, professionale e sociale condizionato dall’imperativo more is better, in cui i sistemi sanitari di tutti i paesi industrializzati si sono ipertrofizzati per offrire un numero sempre maggiore di prestazioni diagnostico-terapeutiche, che incrementano la spesa sanitaria e aumentano la soddisfazione di cittadini e pazienti, spesso senza migliorarne lo stato di salute. Si aggiungono poi perverse logiche di finanziamento e incentivazione di erogatori e professionisti, basate sulla produzione e non sull’appropriatezza delle prestazioni, e da parte dei medici decisioni e prescrizioni non sempre immuni da conflitti di interesse. Questo panorama estremamente variegato è completato da sentenze giudiziarie discutibili e avvocati senza scrupoli che contribuiscono a incrementare il contenzioso medico-legale. In tal senso, è insostituibile il ruolo del medico per fornire al paziente informazioni bilanciate su rischi e benefici degli interventi sanitari, permettendogli di sviluppare aspettative realistiche e prendere decisioni realmente informate, diminuendo il ricorso alla medicina difensiva e i conseguenti sprechi.
2. Frodi e abusi. Negli anni si è radicata in Italia una vasta rete del malaffare che sottrae preziose risorse alla sanità pubblica, particolarmente esposta a fenomeni opportunistici, perché caratterizzata da un inestricabile mix di complessità, incertezze, distorsione delle informazioni scientifiche, qualità poco misurabile, conflitti di interesse, corruzione, estrema variabilità delle decisioni cliniche, manageriali e politiche. Tutti questi fattori rendono il sistema poco controllabile: di conseguenza, ingenti quantità di denaro sono esposte a condizionamenti impropri, che determinano varie tipologie di frodi, abusi e illegalità, sottraendo risorse preziose al SSN. Da non dimenticare, infine, i conflitti di interesse professionali che favoriscono la diffusione di interventi sanitari inefficaci e inappropriati, alimentando numerosi comportamenti opportunistici che solo nei casi più gravi sconfinano in frodi e abusi di rilevanza penale.
3. Acquisto a costi eccessivi di tecnologie sanitarie e beni/servizi non sanitari. La mancata definizione dei costi standard, la limitata implementazione dei prezzi di riferimento e l’assenza di regole ben definite su scala nazionale fanno sì che i costi di acquisizione delle tecnologie sanitarie (farmaci, dispositivi, attrezzature, etc.), oltre che di beni e servizi non sanitari (lavanderia, mensa, pulizie, riscaldamento, utenze telefoniche, etc.), siano molto più alti del loro valore reale, con differenze regionali e aziendali assolutamente ingiustificate. Le “relazioni pericolose” tra questa categoria di sprechi e la precedente sono ben documentate a tutti i livelli.
4. Sotto-utilizzo di servizi e prestazioni sanitarie efficaci e appropriate. Il ritardo con cui i risultati della ricerca vengono trasferiti nella pratica professionale e nell’organizzazione dei servizi sanitari determina il sotto-utilizzo di interventi sanitari efficaci, appropriati e dall’high value. Il sotto-utilizzo ritarda o impedisce la guarigione dei pazienti, aumenta le complicanze, determina ricoveri ospedalieri e interventi sanitari più costosi, genera assenze dal lavoro. Il sotto-utilizzo include anche stili di vita e comportamenti individuali che danneggiano la salute, per i quali esistono opportunità di prevenzione.
5. Complessità amministrative. Il sovraccarico di obblighi burocratici sottrae tempo prezioso ai professionisti sanitari in un contesto dove, paradossalmente, i costi del personale amministrativo rappresentano una consistente voce di spesa del SSN. Questa categoria di sprechi è generata da processi che aggiungono costi senza generare value, a causa di un mix di eccessiva burocratizzazione, scarsa informatizzazione, ipertrofia del comparto amministrativo e mancata standardizzazione di tutti i processi non clinici con relative procedure.
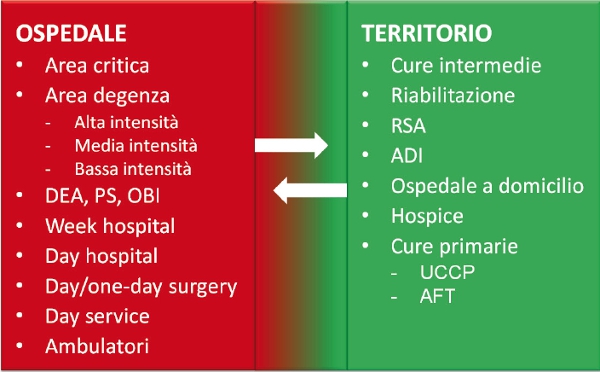
6. Inadeguato coordinamento dell’assistenza. Gli sprechi si verificano sia tra setting differenti (ospedalieri e territoriali) con conseguente assistenza del paziente in setting a eccessivo consumo di risorse rispetto ai bisogni, sia tra i vari servizi dello stesso setting, per mancata standardizzazione dei percorsi assistenziali. Gli sprechi sono particolarmente evidenti per i pazienti con malattie croniche, nei quali l’assistenza a livello di cure primarie deve essere integrata con interventi specialistici e ricoveri ospedalieri. Per superare la cultura ospedale-centrica e la sterile dicotomia ospedale-territorio è indispensabile una riprogrammazione sanitaria in grado di assicurare una variabile articolazione di setting assistenziali per intensità di cura (figura 2), riorganizzando i servizi con modelli sovra-aziendali in grado di condividere percorsi assistenziali, tecnologie e competenze professionali, oltre a modalità avanzate di integrazione socio-sanitaria.
Oggi le scelte politiche e le modalità di programmazione e organizzazione dei servizi sanitari hanno messo in discussione l’articolo 32 della Costituzione e i princìpi fondamentali del SSN: il protrarsi di questo status ha determinato inaccettabili diseguaglianze, danneggia la salute delle persone e rischia di comprometterne la dignità e la capacità di realizzare le proprie ambizioni. Davanti a questo inquietante scenario, continuare a lamentare un finanziamento inadeguato senza essere propositivi fornisce solo un alibi per smantellare il SSN, spiana la strada all’intermediazione assicurativa dei privati e aumenta le diseguaglianze sociali. Considerato che senza disinvestire il SSN realisticamente non è più sostenibile, con il progetto “Salviamo il Nostro SSN, la Fondazione GIMBE esorta tutte le Regioni ad avviare e mantenere un virtuoso processo di disinvestimento (da sprechi e inefficienze) e riallocazione (in servizi essenziali e innovazioni), responsabilizzando e coinvolgendo attivamente in questo processo le Aziende sanitarie e queste, a cascata, professionisti sanitari e cittadini, i veri “azionisti” del SSN, oggi chiamati a fare la loro parte riducendo le aspettative nei confronti di una medicina mitica e di una sanità infallibile.



