Background
Il taglio cesareo (TC) è una procedura chirurgica eseguita in tutto il mondo, spesso senza una reale necessità, con un trend in continuo aumento soprattutto nei paesi industrializzati (1), esponendo le pazienti sia a rischio di complicanze evitabili che ad un aumento dei costi sanitari (2).La proporzione di parti effettuati con TC rappresenta uno degli indicatori più importanti di efficacia ed appropriatezza per valutare la qualità di un sistema sanitario (3). Secondo l’Organizzazione Mondiale della Sanità, un tasso di TC intorno al 15% rappresenta un indice di “buona qualità nell’assistenza ostetrica” mentre, una percentuale di TC >15% è indicativa di un “uso inappropriato” della procedura (4).
In Italia, la prevalenza del TC è passata da circa il 10% all’inizio degli anni ‘80 al 37,5% nel 2004: attualmente, la percentuale di TC registrata in Italia è la più alta d’Europa, dove la maggior parte delle nazioni registra valori <25% (5). Uno degli obiettivi del Piano Sanitario Nazionale 2011-2013 è rappresentato dalla riduzione della frequenza del TC, raggiungendo il valore limite nazionale del 20% (3).
Tra i fattori riconducibili all’eccessivo ricorso del TC vengono riportati: carenze organizzative, medicina difensiva, convinzione delle gestanti che si tratti di una modalità elettiva di nascita, tocofobia, scarso supporto alla donna da parte del personale sanitario nel percorso di accompagnamento alla nascita (6).
Diversi studi (7,8,9) suggeriscono come alcuni interventi educativi e di supporto rivolti alle donne in gravidanza aumentano la probabilità del PN rispetto al TC, anche nelle pazienti precedentemente sottoposte a TC (8) contribuendo, inoltre, alla riduzione dei costi sanitari. In particolare, la creazione di un ambulatorio dedicato al PN, attraverso un percorso formativo e conoscitivo che accompagna la donna nella gravidanza, rendendola attiva e partecipe delle scelte e decisioni da prendere al momento del parto, potrebbe risultare determinante nel dipanare dubbi ed incertezze della gestante e promuovere la scelta del PN rispetto al TC.
Obiettivi
Valutare se l’implementazione un ambulatorio dedicato alla promozione del PN riduce la prevalenza dei TC.
Metodi
Lo studio, dal disegno osservazionale descrittivo, ha analizzato i dati delle cartelle cliniche delle pazienti afferenti al Dipartimento Materno-Infantile della Azienda USL di Pescara prima dell’attivazione dell’ambulatorio, dal 1 febbraio al 31 ottobre 2011, e dopo l’attivazione dal 1 febbraio al 31 ottobre 2012. L’ambulatorio è stato attivato ex-novo contestualmente al “percorso nascita” e ha previsto un percorso educativo e di sostegno multidisciplinare, a libero accesso, con interventi in due fasi.
Nella prima fase, tra la 10a e la 34a settimana di gestazione, la gestante aveva la possibilità di accedere all’ambulatorio in occasione delle tre ecografie programmate di routine per colloqui individuali con le ostetriche. Tali colloqui, della durata di circa trenta minuti, avevano lo scopo di fornire alla paziente informazioni sui rischi e i benefici delle due procedure al fine di promuovere il PN.
Nella seconda fase (35a settimana) il ginecologo programmava un accesso ambulatoriale durante il quale venivano definiti i criteri di scelta del tipo di parto. Attraverso un colloquio-intervista e l’uso di un questionario, il medico valutava il conflitto decisionale della paziente ed eventuali particolari indicazioni al TC.
Sono state incluse tutte le schede ostetriche delle donne rispondenti ai seguenti criteri di inclusione: gravidanza a termine (37a settimane di gestazione); feto vivo in presentazione cefalica; precedente parto spontaneo; precedente TC eseguito in travaglio con buona dilatazione cervicale raggiunta; intervallo tra i parti di 18-24 mesi; conflitto decisionale rispetto alla modalità di parto. Sono state escluse le donne con: inizio spontaneo del travaglio prima dalla 35a settimana; pregressa incisione uterina longitudinale; pregressa rottura d’utero; pregressi interventi isterotomici; inserzione placentare previa marginale; infezione primaria da Herpes Simplex; infezioni in fase attiva con possibile trasmissione al feto durante il parto; feto singolo in presentazione anomala; diabete pre-gestazionale o gestazionale con feto stimato ≥ 4500 gr a partire dalla 38a settimana di gestazione.
I criteri di inclusione ed esclusione sono riferiti alle linee guida nazionali sulla gravidanza fisiologica (10).
Per quanto riguarda la descrizione delle caratteristiche socio-demografiche, ostetriche e dell’evento parto del campione in studio, le variabili qualitative sono state sintetizzate mediante frequenze assolute e percentuali; le variabili quantitative, sintetizzate mediante le misure di posizione e di variabilità. La valutazione della significatività statistica della differenza tra le distribuzioni dei due anni in studio è stata effettuata mediante il test del Chi-Quadrato per le variabili qualitative, e mediante il test t di Student per campioni indipendenti per le variabili quantitative. Il cut-off di significatività prescelto per il valore di p è ≤0.05. Il software utilizzato per l’analisi dei dati è SPSS Advanced StatisticalTM 13 (2004, Chicago, IL, USA). La determinazione della numerosità campionaria si è basata sulla variabile risposta tasso di TC sul totale di parti avvenuti nell’anno 2012, confrontato retrospettivamente al totale di parti avvenuto nell’anno 2011.
I dati sono stati trattati con modalità idonee a garantire l’assoluta riservatezza, confidenzialità e sicurezza degli stessi, in conformità alle norme di buona pratica clinica (decreto Min. San Sanità 14 Luglio 1997) nonché a quelle per la tutela delle persone e di altri soggetti rispetto al trattamento dei dati personali (D.L. 196/2003).
Risultati
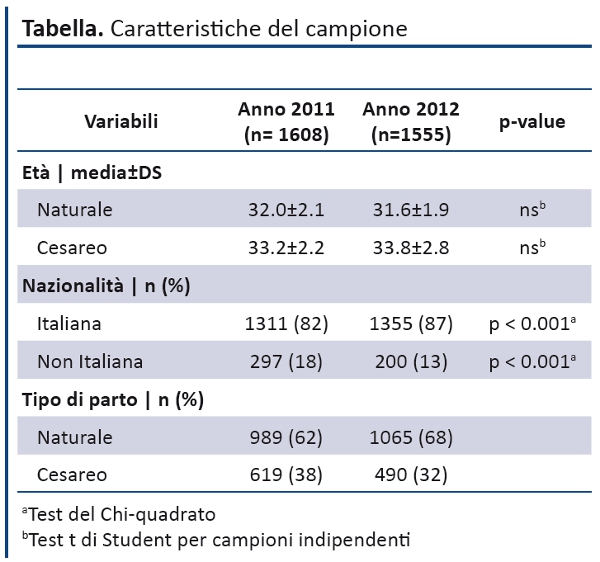
Sul totale delle cartelle esaminate (2.623), il campione per l’anno 2011 e 2012 è costituito rispettivamente da donne che hanno espletato prevalentemente il PN (62% e 68%) con età media di 32±1,9 e 31,6±0,3, di nazionalità italiana (82%;87%).
L’epoca gestazionale del campione ha un valore medio di 39.3 settimane, relativo al PN sia per l’anno 2011 che 2012; di 38.5 e 38.6 settimane per l’anno 2011 e 2012, rispettivamente, riferita al TC.
Rispetto alla tipologia di parto espletato, nell’anno 2012 si è verificato sia un incremento del 6% dei PN che una riduzione (6%) dei TC rispetto al 2011, con una differenza statisticamente significativa (p<0.001) (Tabella).
Discussione
Dai risultati è emersa una riduzione del tasso di prevalenza dei TC con una inversione di tendenza alla tipologia di parto, prima e dopo l’ambulatorio dedicato al PN.
Si ipotizza pertanto, che l’attivazione del servizio, contestualmente a un percorso educativo e di accompagnamento alle donne in gravidanza gestito dal team multidisciplinare e all’applicazione di percorsi educativi e di sostegno alle gestanti, sia efficace nella promozione del PN, orientando e motivando le donne che vivono l’esperienza della maternità.
I risultati confermano le evidenze in letteratura a sostegno dell’importanza di interventi educativi per guidare la gestante guidata verso la giusta decisione (9,11,12).
Considerato che in assenza di controindicazioni, il PN anche dopo TC rappresenta la scelta preferibile ed attesa, sia per il benessere della donna che del futuro nascituro, l’educazione sanitaria realizzata all’interno di un ambulatorio dedicato alla promozione del PN potrebbe essere un valido strumento per generare effetti positivi non solo sulla salute delle gestanti ma, in generale, sull’intera organizzazione sanitaria poiché l’adozione di pratiche più appropriate da parte dei professionisti si associa alla conseguente riduzione della spesa sanitaria.
Limiti
Il disegno di studio monocentrico e descrittivo rende i risultati scarsamente generalizzabili e consente di formulare solo delle ipotesi; inoltre i tassi non sono stati aggiustati per eventuali fattori confondenti. Di conseguenza sono necessari ulterioriri studi prospettici per confermare i risultati.
Conclusioni
L’educazione sanitaria rappresenta un valido strumento che permette al professionista sanitario di far leva sulle dinamiche motivazionali della gestante, favorendone la partecipazione attiva durante l’intero percorso nascita.