Guidelines & Standards
Evidence 2018;10(9): e1000189 doi: 10.4470/E1000189
Pubblicato: 30 ottobre 2018
Copyright: © 2018 Hoffman et al. Questo è un articolo open-access, distribuito con licenza Creative Commons Attribution, che ne consente l’utilizzo, la distribuzione e la riproduzione su qualsiasi supporto esclusivamente per fini non commerciali, a condizione di riportare sempre autore e citazione originale.
Introduzione
La valutazione degli interventi sanitari costituisce uno dei principali obiettivi della ricerca clinica, ma la qualità della descrizione degli interventi sanitari nelle pubblicazioni scientifiche è ancora largamente inadeguata. Senza una descrizione completa dell’intervento sanitario, i ricercatori non possono replicare adeguatamente gli studi o utilizzarne i risultati per pianificare ulteriori ricerche. Dal canto loro clinici, pazienti e decisori non hanno certezze su come implementare in modo affidabile un intervento sanitario efficace.
Descrivere un intervento sanitario implica molto di più che fornire un’etichetta o un elenco di “ingredienti”. Le caratteristiche fondamentali – tra cui durata, dose o intensità, modalità di erogazione, processi fondamentali e monitoraggio – possono influenzarne efficacia e riproducibilità; per gli interventi complessi, questo livello di dettaglio è necessario per ogni componente dell’intervento. Tuttavia, tali informazioni spesso mancano o sono riportate in maniera inadeguata: ad esempio, una recente analisi ha rilevato che solo l’11% di 262 trial sulla chemioterapia in oncologia fornisce i dettagli completi dei trattamenti (1). Gli elementi più frequentemente omessi sono la regolazione del dosaggio e le eventuali pre-medicazioni, ma il 16% degli studi omette addirittura la modalità di somministrazione del farmaco. La descrizione degli interventi non farmacologici è ancora meno adeguata: un’analisi di trial e revisioni sistematiche ha rilevato che il 67% delle descrizioni degli interventi farmacologici erano adeguate rispetto al 29% degli interventi non-farmacologici (2). Uno studio su 137 interventi sanitari non farmacologici sperimentati in 133 trial ha rilevato che solo il 39% era descritto adeguatamente nell’articolo originale o in un altro riferimento bibliografico, appendice o pagina web (3). Questa percentuale è aumentata sino al 59%, contattando gli autori per ulteriori informazioni, attività che quasi nessun clinico e pochi ricercatori hanno il tempo di intraprendere.
L’item 5 del CONSORT (Consolidated Standards of Reporting Trials) 2010 statement (4) suggerisce agli autori di descrivere gli «Interventi somministrati a ciascun gruppo, riportando dettagli adeguati per renderli riproducibili, anche rispetto a modalità e tempi di somministrazione». Questa raccomandazione è adeguata, ma non sufficiente e sembra essere necessaria un’ulteriore guida, visto che nonostante l’adozione del CONSORT statement da parte di molte riviste scientifiche, il reporting degli interventi sanitari rimane inadeguato. Il problema consegue sia dalla scarsa consapevolezza degli autori su cosa includere per una descrizione adeguata degli interventi sanitari, sia dalla mancanza di attenzione da parte di revisori ed editor delle riviste (5).
Alcune estensioni del CONSORT statement contengono una guida estesa sulle modalità di descrizione degli interventi, come quella per gli interventi non-farmacologici (6) e per specifiche categorie di interventi, come l’agopuntura e la fitoterapia (7,8).
Anche la guida per redigere i protocolli dei trial, lo SPIRIT (Standard Protocol Items: Raccomandation for Interventional Trials), fornisce alcune raccomandazioni per descrivere gli interventi nei protocolli (9).
Considerata la necessità di una guida più generale e completa, associata a metodi robusti per implementala, è stata sviluppata un’estensione dell’item 5 del CONSORT statement 2010 e dell’item 11 dello SPIRIT statement 2013, sotto forma di una checklist e di una guida denominata TIDieR (Template for Intervention Description and Replication) con l’obiettivo di migliorare la completezza del reporting e, conseguentemente, la riproducibilità degli interventi.
Questo articolo descrive i metodi utilizzati per sviluppare, previo raggiungimento del consenso, questa checklist e, per ciascun item fornisce una spiegazione, elaborazione ed esempi di reporting adeguato. Anche se il focus della checklist sono i trial clinici, la guida può essere applicata a tutti i disegni di studio che valutano l’efficacia degli interventi sanitari.
Metodi
Lo sviluppo della checklist ha seguito il framework metodologico dell’EQUATOR Network per lo sviluppo di linee guida per il reporting (10). In collaborazione con il gruppo di lavoro del CONSORT, è stato costituito un comitato direttivo per il TIDieR (PPG, TCH, IB, RM, RP). Il comitato ha elaborato un elenco di 34 potenziali item dalle checklist CONSORT ritenute rilevanti e da quelle per il reporting disciplina-specifiche o per particolari categorie di interventi sanitari. Il gruppo ha inoltre esaminato altre fonti sul reporting degli interventi sanitari, individuate tramite un’estesa ricerca bibliografica, seguita da una ricerca di citazioni bibliografiche sia anterograda che retrograda (appendice 1 (11)).
È stato poi utilizzato il metodo Delphi modificato in due round (12) che ha coinvolto professionisti con un ampio range di competenze e differenti stakeholder. Nel primo round, ciascuno dei 34 item iniziali è stato valutato dai partecipanti per l’inclusione nella checklist finale come “da omettere”, “possibile”, “desiderabile” o “essenziale”. Dopo il primo round Delphi alcuni item sono stati riformulati e combinati, quindi gli item sono stati suddivisi in tre gruppi secondo la valutazione ottenuta. Il primo gruppo conteneva 13 item con valutazione massima (“essenziali” per ≥70% dei partecipanti o “essenziali o desiderabili” per ≥85% dei partecipanti) che sarebbero stati inclusi nella checklist in assenza di forti obiezioni al secondo round.
Il secondo gruppo conteneva 13 item con valutazione di livello moderato (“essenziali o desiderabili” per =65% dei partecipanti); su questi i partecipanti sono stati invitati a votare come “da omettere”, “possibile”, “desiderabile” o “essenziale”. Il terzo gruppo conteneva 3 item con valutazione di livello basso e i partecipanti sono stati informati che sarebbero stati esclusi in assenza di forti obiezioni al secondo round. In entrambi i round i partecipanti avevano la possibilità di suggerire item aggiuntivi, commentare il testo dell’item o fornire commenti generali. I partecipanti al Delphi (n = 125) erano autori di studi sulla descrizione degli interventi sanitari, clinici, autori di linee guida per il reporting, ricercatori clinici, metodologi o statistici esperti in trial clinici, editor di riviste scientifiche (appendice 2 (13)). Tutti i partecipanti al Delphi sono stati invitati per e-mail a completare i due round via web. Il tasso di risposta è stato del 72% (n= 90) per il primo round. Sono stati invitati al secondo round solo coloro che avevano completato il primo e che erano disponibili a partecipare. Il tasso di risposta per il secondo round Delphi è stato dell’86% (74/86 invitati).
Dopo i due round Delphi, 13 item sono stati inclusi nella bozza della checklist e 13 item con valutazione di livello moderato sono stati rimandati per ulteriore discussione al meeting di consenso (Oxford, 27-28 marzo 2013), durante il quale sono stati presentati i risultati della survey. Al meeting hanno partecipato 13 esperti invitati, in rappresentanza di un ampio range di discipline sanitarie e con esperienza nello sviluppo di trial e di linee guida metodologiche e/o per il reporting, tutti autori di questo articolo. L’incontro è iniziato con una revisione della letteratura sul reporting degli interventi sanitari, seguita da una relazione sul processo Delphi; è stata quindi presentata la bozza della checklist di 13 item, oltre alla graduatoria e i commenti sugli ulteriori 13 item di livello moderato. I partecipanti hanno discusso gli item proposti e raggiunto il consenso sulla inclusione e sulla formulazione di ciascun item. Dopo il meeting la checklist è stata distribuita ai partecipanti al fine di assicurare che rispecchiasse le decisioni prese ed è stata redatta la bozza di questo documento di spiegazione ed elaborazione. È stata poi realizzata una sperimentazione pilota con 26 ricercatori che stavano effettuando il reporting di studi sperimentali e nell’elaborazione di alcuni item sono stati aggiunti chiarimenti marginali.
Obiettivi
L’obiettivo generale della checklist TIDieR è di far sì che gli autori descrivano gli interventi con sufficiente dettagli da consentirne la replicazione. La checklist contiene il set minimo di item raccomandati per descrivere un intervento sanitario, ma se necessario, gli autori dovrebbero fornire ulteriori informazioni per consentirne la replicazione.
La maggior parte degli item della checklist sono rilevanti per la maggior parte degli interventi sanitari, inclusi quelli farmacologici che, nonostante la loro apparente semplicità, a volte sono descritti in maniera inadeguata2. Considerando gli elementi da descrivere per valutare l’efficacia di un intervento sanitario – popolazione, intervento, confronto, outcome (PICO) – il TIDieR guida il reporting dell’intervento e del confronto (e ai co-interventi, se necessario). Gli altri elementi del PICO (popolazione, outcome) e le caratteristiche metodologiche non sono stati duplicati nella checklist TIDieR, in quanto già inclusi nel CONSORT 2010 o nello SPIRIT 2013 per i trial randomizzati e in altre checklist per differenti disegni di studio (es. STROBE statement (14)).
L’ordine in cui gli item sono presentati nella checklist non corrisponde necessariamente a quello con cui riportare le informazioni. Potrebbe anche essere possibile combinare un certo numero di item della checklist in una sola frase: ad esempio, le informazioni su materiali (item 3) e processi (item 4) possono essere combinate (esempio 3c).
La definizione di “intervento sanitario” si estende anche alla descrizione dell’intervento ricevuto dal gruppo di controllo, visto che la loro descrizione e quella dei co-interventi è spesso particolarmente inadeguata: ad esempio, “normale assistenza” (usual care) non è una descrizione adeguata. Nel reporting di uno studio controllato, gli autori dovrebbero descrivere, per quanto fattibile, gli interventi ricevuti dai partecipanti assegnati al gruppo di controllo con lo stesso livello di dettaglio utilizzato per il gruppo sperimentale. Infatti, un’accurata descrizione dell’intervento ricevuto dal gruppo di controllo può fornire ulteriori elementi sulla stima dell’effetto di un intervento sanitario: in particolare, l’efficacia del trattamento sperimentale potrebbe essere sovrastimata se l’intervento somministrato al gruppo di controllo è al di sotto degli standard assistenziali (15).
La checklist dovrebbe essere utilizzata per ciascun gruppo di studio al fine di descrivere gli interventi sanitari erogati, oltre a spiegare le varianti consentite. Gli autori potrebbero trovare utile collocare il loro trial all’interno del continuum esplicativo-pragmatico (16). Se, ad esempio, in uno studio pragmatico, gli autori si aspettano variazioni in alcuni aspetti dell’intervento sanitario (es. nel gruppo usual care nell’ambito dei diversi centri), queste variazioni dovrebbero essere descritte utilizzando gli item appropriati della checklist.
Alcune limitazioni delle riviste cartacee (es. format, lunghezza del manoscritto) possono ostacolare l’inclusione delle informazioni sugli interventi sanitari nell’articolo principale. In questi casi, le informazioni richieste dalla checklist TIDieR potrebbero essere riportate altrove: es. nel materiale supplementare dell’articolo disponibile online, nel protocollo pubblicato e/o in altri documenti pubblicati o su un sito web. Nell’articolo principale gli autori dovrebbero specificare dove reperire ulteriori dettagli (es. “appendice 2 online per il manuale di addestramento”, “disponibile sul sito www...”, oppure “i dettagli sono riportati nel protocollo pubblicato”). Quando i dettagli aggiuntivi sono riportati su siti web è essenziale che gli URL rimangano stabili nel tempo.
Spiegazione e elaborazione
Gli item della checklist sono riportati nella tabella. La checklist completa è disponibile in formato Word, compilabile da autori e revisori, ed è disponibile sul sito GIMBE (www.gimbe.org/TIDIER). Di seguito viene fornita una spiegazione per ogni item, corredata da esempi di reporting adeguato.
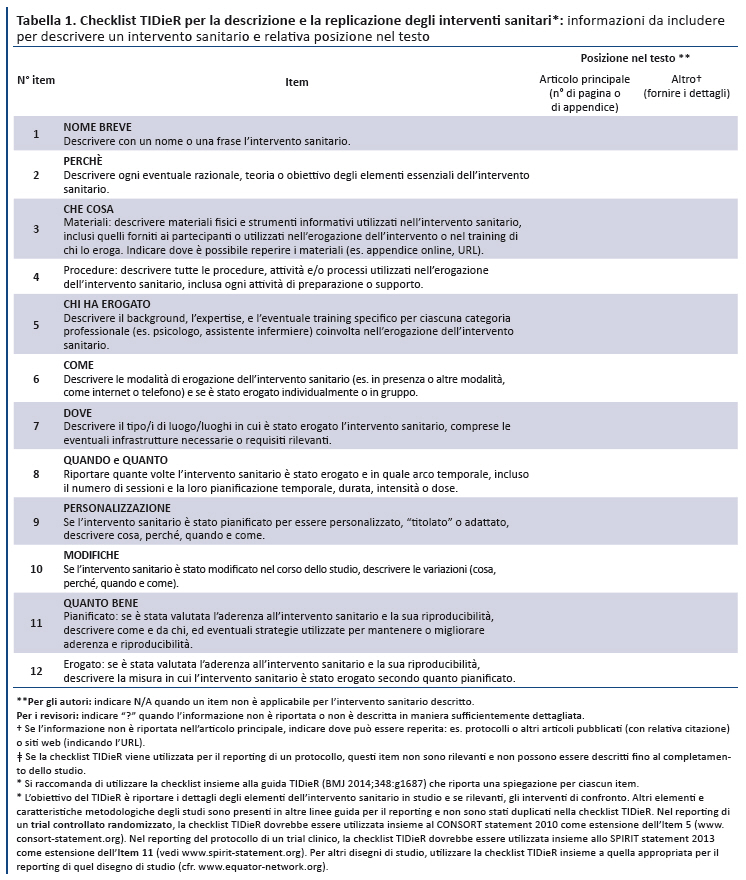
Item 1. Nome breve: descrivere con un nome o una frase l’intervento sanitario.
Esempi:
- 1a. Singola […] dose di desametasone (17).
- 1b. Studio TREAD (TREAtment of Depression with physical activity – trattamento della depressione mediante l’attività fisica) (18).
- 1c. Programma web-based di promozione del self management per la gestione infermieristica dei fattori di rischio vascolare (19).
Spiegazione. La precisione del nome o di una breve descrizione dell’intervento sanitario ne favorisce l’identificazione e facilita il collegamento con altri studi condotti sullo stesso intervento. Fornire il nome dell’intervento (esempi 1a e 1b) spiegando per esteso eventuali abbreviazioni o acronimi (esempio 1b) o una breve descrizione (1-2 righe) non dettagliata dell’intervento sanitario (esempio 1c).
Item 2. Perché: descrivere ogni eventuale razionale, teoria o obiettivo degli elementi essenziali dell’intervento sanitario.
Esempi:
- 2a. Desametasone (10 mg) o placebo sono stati somministrati contemporaneamente alla prima dose di antibiotico, oppure 15-20 minuti prima […]. Studi su animali hanno dimostrato che la lisi batterica, indotta dal trattamento con antibiotici, determina un’infiammazione dello spazio sub-aracnoideo, aumentando la probabilità di un outcome sfavorevole [riferimenti bibliografici]. Questi studi hanno anche dimostrato che il trattamento adiuvante con antinfiammatori, come il desametasone, riduce sia l’infiammazione del liquido cerebrospinale che le sequele neurologiche [riferimenti bibliografici] (20).
- 2b. L’autogestione della terapia anticoagulante orale può favorire la personalizzazione dell’approccio, determinare una maggior responsabilizzazione dei pazienti e una miglior compliance, che a loro volta possono favorire l’aggiustamento della terapia (21).
- 2c. La teoria del comportamento pianificato – Theory of Planned Behaviour (TPB) – ha fornito informazioni utili per identificare i presunti mediatori dell’intenzione di intraprendere l’attività fisica e l’effettiva attività fisica che costituivano obiettivo del programma di intervento: l’attitudine strumentale ed affettiva, la norma soggettiva e il controllo comportamentale percepito (22).
- 2d. Abbiamo scelto un cuneo di 5 mm perché quelli di maggior spessore sono meno tollerati [riferimenti bibliografici] ed è più difficile inserirli in una scarpa normale (23).
Spiegazione. L’inclusione di razionale, teoria o obiettivi che stanno alla base di un intervento sanitario, o le componenti di un intervento complesso (24), possono aiutare a capire quali elementi sono essenziali e quali opzionali o accessori. Ad esempio il colore delle capsule utilizzate in un intervento farmacologico è verosimilmente un aspetto accessorio, non essenziale, e quindi la segnalazione di questo aspetto non è necessaria. In alcuni report, con il termine “componenti attive” di un intervento sanitario si indicano quelle specificamente legate all’effetto sugli esiti e che rendono l’intervento inefficace se non somministrate/erogate (25). Il meccanismo d’azione, noto o presunto, delle componenti attive dell’intervento sanitario dovrebbe essere descritto. L’esempio 2a illustra il razionale del trattamento della meningite batterica con desametasone in associazione a un antibiotico. Interventi per il cambiamento e l’implementazione di un comportamento potrebbero richiedere diverse modalità descrittive, ma i princìpi generali sono analoghi. Potrebbe essere appropriato, insieme a un elenco delle componenti, descrivere le basi teoriche dell’intervento sanitario, incluso il possibile meccanismo di azione (esempi 2b, 2c) (26,27,28). Il razionale alla base di un elemento rilevante di un intervento sanitario a volte potrebbe essere di tipo pragmatico e condizionarne l’accettabilità dei partecipanti (esempio 2d).
Item 3. Che cosa (materiali): descrivere materiali fisici e strumenti informativi utilizzati nell’intervento sanitario, inclusi quelli forniti ai partecipanti o utilizzati nell’erogazione dell’intervento o nel training di chi lo eroga. Indicare dove è possibile reperire i materiali (es. appendice online, URL).
Esempi:
- 3a. Il pacchetto educazionale includeva un cartone animato di 12 minuti […]. La sua visione è stata accompagnata da una discussione in classe, da una esposizione dello stesso poster utilizzato per il gruppo di controllo [figura in appendice 4], dalla distribuzione di un opuscolo che riassume i messaggi chiave presenti nel cartone animato e da gare di disegno e scrittura di un saggio per rafforzare i messaggi […]. Il cartone animato è accessibile a NEJM.org o a [URL]. Prima di avviare lo studio è stato realizzato un workshop specifico per gli insegnanti (per maggiori dettagli, cfr. protocollo disponibile a NEJM.org) (29).
- 3b. Il gruppo di intervento ha ricevuto un programma di formazione al counseling per i cambiamenti di comportamento denominato “Programma di apprendimento Talking Lifestyle”, che prevedeva una serie di attività di apprendimento previste da un dossier formativo individuale. Informazioni dettagliate sui contenuti dell’intervento e sul programma di formazione sono disponibili a [URL, login e password] […]. Il box 1 fornisce una descrizione più dettagliata dei componenti del programma di formazione (30).
- 3c. Il gruppo “locale” ha ricevuto un’iniezione eco-guidata nella borsa subacromiale di 2 ml (10 mg/ml) di triamcinolone (Kenacort-T, Bristol-Myers Squibb) e 5 ml (10 mg/ml) di lidocaina cloridrato (Xylocaine, AstraZeneca) e un’iniezione intramuscolare di 4 ml (10 mg/ml) di lidocaina cloridrato a livello della regione glutea superiore (31).
Spiegazione. Una descrizione completa dell’intervento sanitario dovrebbe includere i diversi materiali fisici e informativi utilizzati (esclusi i moduli di consenso informato, a meno che non riportino istruzioni scritte relative all’intervento sanitario non fornite altrove). I materiali dell’intervento sanitario sono gli elementi più frequentemente non riportati nella descrizione dell’intervento (3): l’elenco dei materiali può essere paragonabile agli “ingredienti” di una ricetta. Può includere materiali forniti ai partecipanti (esempio 3a), materiali per la formazione utilizzati per coloro che erogano l’intervento (esempi 3a, 3b), farmaci o dispositivi utilizzati con relativi produttori (esempio 3c). In alcuni casi è possibile descrivere congiuntamente materiali e procedure (item 4) (esempi 3c, 4c). Se le informazioni sono eccessive o complesse per essere descritte nell’articolo principale, si dovrebbero utilizzare opzioni e formati alternativi per fornire i materiali (cfr. appendice 4 per alcuni esempi (32)) riportando nell’articolo le indicazioni su dove reperirli (esempi 3a, 3b).
Item 4. Che cosa (procedure): descrivere tutte le procedure, attività e/o processi utilizzati nell’erogazione dell’intervento sanitario, inclusa ogni attività di preparazione o supporto.
Esempi:
- 4a. La tecnica della guaina preperitoneale del transretto – transrectus sheath preperitoneal (TREPP) – può essere eseguita in anestesia spinale. Per raggiungere lo spazio preperitoneale viene eseguita un’incisione lunga 5 cm, circa 1 cm sopra l’osso pubico. La guaina del muscolo retto anteriore viene aperta come anche la sottostante fascia trasversale [figura]. Dopo aver retratto medialmente le fibre muscolari, vengono individuate la vena e l’arteria epigastrica inferiore e retratte medialmente (33).
- 4b. […] individuata una vena adatta per l’incannulazione. La pelle è stata disinfettata con un batuffolo imbevuto di alcool e lasciata asciugare, secondo le procedure operatorie standard. Il ricercatore principale ha quindi vaporizzato lo spray da una distanza di circa 12 centimetri per 2 secondi. Questa tecnica evita il frosting up del ghiaccio spray sulla pelle, che è stato lasciato evaporare per un massimo di 10 secondi. L’area è stata nuovamente pulita con un batuffolo imbevuto di alcool e si è proceduto immediatamente con l’incannulazione della vena che doveva essere eseguita entro 15 secondi dall’applicazione del ghiaccio spray (34).
- 4c. […] 3 sessioni di esercizio ciascuna della durata di 5 minuti, sotto la supervisione di un fisioterapista. La prima sessione consisteva in 2 minuti di corsa al coperto, 1 minuto di salita di scale (tre piani) e 2 minuti di bicicletta su un ergometro. La resistenza dell’ergometro è stata impostata per ottenere un’elevata frequenza respiratoria del partecipante durante il secondo minuto di esercizio. Alla fine della prima sessione, il paziente ha eseguito diverse accelerazioni di flusso espiratorio prolungate e poi brevi a glottide aperta, tecnica di espirazione forzata, infine tosse ed espettorazione. Queste manovre di clearance sono state eseguite per 1,5 minuti. La seconda sessione consisteva in 1 minuto di stretching ripetuto 5 volte, seguito dalle stesse manovre di espirazione per 1,5 minuti, come sopra descritto. La terza sessione consisteva in salti continui su un piccolo trampolino: 2 minuti di salti, 2 minuti di salti lanciando e recuperando una palla e 1 minuto di salti colpendo la palla che veniva lanciata. Questo è stato nuovamente seguito da manovre di espirazione per 1,5 minuti. Alla fine dell’intera sequenza sono previsti 40 minuti di riposo (35).
- 4d. Nel gruppo di intervento tutti gli operatori sanitari che eseguivano visite ambulatoriali hanno ricevuto per 6 mesi SMS sulla gestione dei casi di malaria [...]. I messaggi chiave erano basati sulle raccomandazioni delle linee guida sulla malaria e i manuali di formazione Kenyoti [riferimenti bibliografici] (36).
- 4e. Il personale ospedaliero responsabile della qualità ha eseguito attività in loco […]. Sono stati utilizzati i canali standard di comunicazione, inclusi moduli formativi computerizzati specifici per ogni gruppo e, per tutti i gruppi, documentazione elettronica utilizzata quotidianamente dal personale infermieristico. Negli ospedali in cui era programmata la decolonizzazione sono state condotte attività di formazione in loco sui bagni con panni impregnati di clorexidina. I dirigenti infermieristici hanno eseguito almeno tre supervisioni trimestrali dei bagni, chiedendo al personale i dettagli del protocollo. I ricercatori hanno organizzato teleconferenze di coaching specifico per gruppi almeno una volta al mese per discutere l’attuazione, la compliance ed eventuali nuove iniziative potenzialmente conflittuali (37).
Spiegazione. Descrivere processi, attività e procedure effettuati da chi eroga l’intervento sanitario è fondamentale per la sua replicazione. Riprendendo la metafora della ricetta, questo item si riferisce alla sezione “metodi” di una ricetta e di cui sono parte i materiali dell’intervento (“ingredienti”), e descrive cosa deve essere fatto con questi. La “procedura” è una sequenza di azioni da seguire (esempi 3c, 4b) ed è un termine particolarmente usato da alcune discipline come la chirurgia: comprende ad esempio la valutazione pre-operatoria, l’ottimizzazione, il tipo di anestesia, l’assistenza perioperatoria e postoperatoria, oltre ai dettagli della stessa procedura chirurgica (esempio 4a). Esempi di processi o attività includono la richiesta di consulto specialistico, lo screening, l’individuazione dei casi, la valutazione, la formazione e le sessioni di trattamento (esempio 4c), i contatti telefonici (esempio 4d), etc. Alcuni interventi sanitari, in particolare quelli più complessi, potrebbero richiedere attività aggiuntive per rendere possibile o sostenere l’attuazione dell’intervento (in alcune discipline questi sono chiamati “attività di implementazione”). Anche queste procedure iniziali o di supporto dovrebbero essere descritte (esempio 4e). La spiegazione di come descrivere lo stesso intervento con una procedura differente per ciascun partecipante è riportata all’item 9 (“personalizzazione”).
Item 5. Chi ha erogato: descrivere il background, l’expertise e l’eventuale training specifico per ciascuna categoria professionale (es. psicologo, assistente infermiere) coinvolta nell’erogazione dell’intervento sanitario.
Esempi:
- 5a. Previa consultazione con i capi villaggio, sono stati incluse in questa area rurale solo counsellor di genere femminile, perché per la cultura locale non è accettabile che il counselling per le donne sia effettuato da uomini in assenza del loro mariti […]. I criteri per la selezione dei counsellor laici includevano almeno 12 anni di scolarità, la residenza nella stessa area di intervento e una precedente esperienza di lavoro in ambito di comunità (38).
- 5b. La procedura è semplice, richiede competenze chirurgiche di base ed ha una rapida curva di apprendimento: i produttori raccomandano almeno cinque prove con supervisione prima di eseguire l’intervento in modo indipendente. Prima di essere reclutati tutti i chirurghi coinvolti nello studio devono aver completato la formazione ed eseguito almeno cinque procedure (39).
- 5c. I terapisti avevano partecipato ad almeno una giornata di formazione specifica per il trial da parte di un esperto terapeuta e formatore in terapia cognitivo-comportamentale – cognitive behavior therapy (CBT) – e una supervisione settimanale in ogni centro, da parte di esperti CBT […]. Nei tre centri l’intervento sanitario è stato erogato da 11 terapeuti part-time, rappresentativi dei colleghi impegnati nei servizi psicologici del NHS [riferimenti bibliografici]. 10/11 terapeuti erano donne con età media era di 39,2 anni (± DS 8,1), e avevano lavorato come terapisti per una media di 9,7 anni (8,1) […]. 9/11 terapisti hanno erogato il 97% dell’intervento sanitario e per i 9 terapeuti il numero di pazienti variava da 13 (6%) a 41 (18%) (40).
- 5d. […] è stato effettuato e registrato su nastro un breve counselling sullo stile di vita con la partecipazione di attori professionisti. L’efficacia del counselling è stata misurata con il behaviour change counselling index [riferimenti bibliografici]. Solo ai professionisti che hanno raggiunto lo standard richiesto (con accordo di tre valutatori clinici indipendenti) è stato consentito di fornire un breve counselling sullo stile di vita nel trial (41).
Spiegazione. Il termine “erogatore dell’intervento sanitario” identifica tutti i professionisti coinvolti nell’erogazione dell’intervento sanitario (es. chi lo eroga direttamente ai partecipanti oppure esegue specifiche attività). Questo aspetto è importante nel caso in cui la competence o altre caratteristiche di chi eroga l’intervento sanitario (esempio 5a) potrebbero influenzarne gli esiti. La descrizione deve includere il numero delle persone coinvolte nell’erogazione dell’intervento sanitario; la loro disciplina (es. infermiere, terapista occupazionale, chirurgo colo-rettale, paziente esperto); specifiche abilità, competenze ed esperienze pregresse e relative modalità di verifica; i dettagli di ogni training specifico per l’intervento sanitario che deve essere offerto a coloro che lo erogheranno prima (esempio 3b) e/o durante lo studio (esempio 5c); e se la competenza nell’esecuzione dell’intervento è stata valutata prima (esempio 5d) o monitorata durante tutto lo studio, specificando l’eventuale esclusione (esempio 5d) o il re-training dei professionisti poco competenti. Altre informazioni sui professionisti coinvolti nell’erogazione dell’intervento sanitario possono includere se questo è parte delle loro normali attività (esempio 3b) o se sono stati appositamente reclutati ai fini dello studio (esempio 5c); se sono stati rimborsati per il loro tempo o incentivati con altre modalità (se sì, quali) per erogare l’intervento sanitario in studio, e se tale tempo o incentivi potrebbero essere necessari per replicare l’intervento sanitario.
Item 6. Come: descrivere le modalità di erogazione dell’intervento sanitario (es. in presenza o altre modalità, come Internet o telefono) e se è stato erogato individualmente o in gruppo.
Esempi:
- 6a. […] sessioni […] a cadenza settimanale a gruppi di 6-12 gestite da […] (42).
- 6b. I farmaci sono stati consegnati da [...] membri delle squadre di trekking (della Reproductive and Child Health) [...] le squadre hanno effettuato visite in ciascuno dei villaggi coinvolti nello studio […] (43).
- 6c. L’intervento basato su messaggi di testo, SMS Turkey, ha previsto per 6 settimane l’invio ai partecipanti, tramite SMS quotidiani, di tecniche per aiutarli a smettere di fumare. I messaggi sono stati inviati automaticamente, tranne il 2° e il 7° giorno successivi al primo giorno di astinenza dal fumo (44).
- 6d. […] i propri appuntamenti erano fissati on-line […] Partecipanti e terapisti hanno scritto testo libero al computer e i messaggi sono stati inviati istantaneamente; non sono stati utilizzati altri mezzi o modalità di comunicazione (45).
- 6e. […] tre visite a domicilio (tele-visite) della durata di 1 ora ciascuna da parte di un assistente esperto […]; l’utilizzo quotidiano da parte dei partecipanti di un dispositivo di messaggistica domiciliare […] controllato ogni settimana dal tele-terapista; e 5 telefonate tra tele-terapista e partecipante[…] (46).
Spiegazione. Specificare se l’intervento sanitario è stato erogato ad un singolo partecipante (es. intervento chirurgico) o in gruppo, indicandone nel caso la numerosità (esempio 6a). Descrivere inoltre se l’intervento è stato erogato in presenza (esempio 6b), a distanza (es. per telefono, posta ordinaria, posta elettronica, Internet, DVD, campagna su mass media, etc.) (esempi 6c, 6d), o con una combinazione di diversi metodi (esempio 6e). Se rilevante, indicare chi ha avviato il contatto (esempio 6c), se la sessione è stata interattiva (esempio 6d) o meno (esempio 6c), oltre a tutte le altre caratteristiche di erogazione dell’intervento sanitario ritenute essenziali o che potrebbero influenzare l’esito.
Item 7. Dove: descrivere il tipo/i di luogo/luoghi in cui è stato erogato l’intervento sanitario, comprese le eventuali infrastrutture necessarie o requisiti rilevanti.
Esempi:
- 7a. […] il farmaco […] e un distanziatore, se appropriato, sono stati consegnati all’infermiera scolastica per l’osservazione diretta della somministrazione terapeutica al bambino nei giorni di scuola […]. Una confezione del farmaco a scopo preventivo è stata consegnata a casa del bambino, da utilizzare nel fine settimana e nei giorni di assenza dalla scuola. È stata poi spiegata la tecnica per la corretta somministrazione del farmaco alle persone che si prendono abitualmente cura del bambino (47).
- 7b. Le donne sono state reclutate da cliniche prenatali, 3 rurali e 1 peri-urbana, nel sud del Malawi […]. Le compresse sono state assunte presso la clinica sotto supervisione (48).
- 7c. […] partecipanti per […] lo studio di telemedicina, in tre regioni inglesi con differenze diverse demografiche e sociali (Cornovaglia rurale, Kent rurale e urbano e Newham urbano a Londra) che includevano 4 centri di cure primarie […]. Per tutta la durata dello studio i partecipanti del gruppo di controllo non disponevano di dispositivi di telemedicina o teleassistenza al domicilio. Un ciondolo Lifeline (allarme personale) e un rilevatore di fumo collegato a un centro di monitoraggio non sono stati considerati sufficienti come mezzi di teleassistenza nello studio (49).
- 7d. Nei paesi africani la maggioranza dei parti avviene in casa, soprattutto nelle zone rurali […]. Sono state identificate le donne gravide ed eseguite 5 visite a domicilio durante e dopo la gravidanza […]. Le counsellor alla pari vivevano nelle stesse comunità, agevolando frequenti contatti informali per accordarsi sulle visite […] le counsellor erano state dotate di […] una bicicletta, una maglietta, […] (50).
- 7e. Nel presente lavoro il box “Caratteristiche principali dei sistemi sanitari in Irlanda del Nord e Repubblica d’Irlanda” riassume gli aspetti rilevanti delle strutture generali di assistenza come il finanziamento, la registrazione e l’accesso alle prescrizioni gratuite (51).
Spiegazione. In alcuni studi l’intervento può essere erogato nello stesso luogo in cui i partecipanti sono stati reclutati e/o dove vengono raccolti i dati. I dettagli, quindi, potrebbero essere già inclusi nell’articolo principale (es. item 4b del CONSORT statement 2010 nel caso di reporting di un trial). Deve essere tuttavia specificato se l’intervento sanitario è stato erogato in un luogo diverso: ad esempio, al domicilio dei partecipanti (esempio 7a), in residenze per anziani, a scuola (esempio 7a), in ambulatorio (esempio 7b), in ospedale, o in luoghi diversi (esempio 7a). Le caratteristiche del luogo possono essere rilevanti per l’erogazione dell’intervento sanitario e dovrebbero essere descritte (esempio 7e). Ad esempio, si può citare il Paese (esempio 7b), il tipo di ospedale o di assistenza primaria (esempio 7c), se si tratta di assistenza pubblica o privata, il volume di attività o ancora la disponibilità di determinate strutture o attrezzature (esempi 7c, 7d, 7e). Queste caratteristiche possono influenzare vari aspetti dell’intervento sanitario, quali la fattibilità (esempio 7d) o l’aderenza di erogatori e partecipanti, e sono quindi rilevanti per la replicabilità dell’intervento sanitario.
Item 8. Quando e quanto: riportare quante volte l’intervento sanitario è stato erogato e in quale arco temporale, incluso il numero di sessioni e la loro pianificazione temporale, durata, intensità o dose.
Esempi:
- 8a. […] una dose di 1 g di acido tranexamico infuso in 10 minuti, seguita da un’infusione endovenosa di 1 g in 8 ore (52).
- 8b. Hanno ricevuto 5 SMS/die per le prime 5 settimane e poi 3 SMS/settimana per le successive 26 settimane (53).
- 8c. […] esercizio fisico 3 volte alla settimana per 24 settimane[…]. I partecipanti hanno iniziato con 15 minuti di esercizio aumentato poi fino a 40 minuti nell’8 (a) settimana […]. Tra l’8 (a) e la 24 (a) settimana i tentativi di aumentare l’intensità dell’esercizio sono stati effettuati con cadenza almeno settimanale, aumentando sia la velocità al tapis roulant, sia i gradi di inclinazione. I partecipanti che riferivano sintomi alle gambe sono stati incoraggiati a proseguire l’esercizio sino al massimo grado di resistenza al dolore. I partecipanti asintomatici sono stati incoraggiati ad allenarsi ad un punteggio di 12-14 […] sulla scala di Borg dello sforzo percepito [riferimenti bibliografici] (54).
- 8d. […] sono state realizzate sessioni settimanali della durata di 1 ora al domicilio della donna, per un massimo di 8 settimane […] a partire da 8 settimane circa dal parto (55).
Spiegazione. Per questo item il tipo di informazioni necessarie varia in relazione alla tipologia di intervento sanitario. Ad esempio, per gli interventi farmacologici sono importanti dose e frequenza di somministrazione (esempio 8a); per molti interventi non farmacologici, il “quanto” relativo all’intervento si riferisce alla durata e al numero di sessioni (esempi 8b, 8c). In caso di sessioni multiple, è necessario anche un calendario delle sessioni (esempio 8b), se il loro numero, programma, e l’intensità erano fisse (esempi 8b, 4c, 6a) o se variabili secondo determinate regole da esplicitare (esempio 8c). La personalizzazione dell’intervento sanitario ai singoli o ai gruppi è affrontato all’item 9 (“personalizzazione”). Per quanto riguarda il “quando”, in alcuni casi i dettagli sui tempi di intervento che dipendono da altri eventi rilevanti potrebbero essere importanti (es. quanto tempo dopo la diagnosi, dopo i primi sintomi o un altro evento cruciale è iniziato l’intervento sanitario) (esempio 8d). Come descritto all’item 12, la “quantità” o dose di intervento sanitario che i partecipanti hanno ricevuto in realtà potrebbe differire da quella prevista. Questo dettaglio dovrebbe essere descritto nella sezione dei risultati (esempi 12a-c).
Item 9. Personalizzazione: se l’intervento sanitario è stato pianificato per essere personalizzato, “titolato” o adattato, descrivere cosa, perché, quando e come.
Esempi:
- 9a. I partecipanti assegnati al gruppo sperimentale hanno seguito un programma intensivo, con visite obbligatorie dal loro medico alle settimane 6, 10, 14 e 18 dopo la randomizzazione, per monitorare la pressione arteriosa e, se necessario, aggiustare la terapia secondo algoritmi prestabiliti [forniti nell’appendice supplementare] (56).
- 9b. Tutti i pazienti sono stati sottoposti ad un intervento di mini bypass gastrico per via laparoscopica […]. La lunghezza del ramo di bypass è stato adeguato secondo il BMI preoperatorio: in particolare, il ramo di 150 cm usato per i pazienti con BMI di 35 è stato allungato di 10 cm per ogni classe successiva di BMI (57).
- 9c. I partecipanti hanno iniziato l’esercizio al 50% del loro 1 rm (repetition maximum). I pesi sono stati aumentati durante le prime 5 settimane sino a quando i partecipanti riuscivano a sollevare l’80% del loro 1 rm. I pesi sono stati adattati ad ogni 1 rm mensile e di quanto necessario per ottenere un’intensità di esercizio di 12-14 sulla scala di valutazione dello sforzo percepito (54).
- 9d. Le decisioni sul trattamento a “tappe” […] sono state guidate dalle risposte ad un questionario a 9 item sulla salute del paziente [riferimenti bibliografici], consegnato ad ogni seduta di trattamento e valutato formalmente ogni 8 settimane. Ai pazienti che non hanno mostrato il miglioramento previsto è stata offerta la possibilità di scegliere tra modificare la terapia (es. da quella di problem solving alla terapia farmacologica), aggiungere un altro trattamento, o intensificare il trattamento iniziale, sempre basandosi sulle raccomandazioni del team di terapia [per i dettagli, cfr. riferimenti bibliografici] (58).
Spiegazione. Negli interventi “personalizzati” non tutti i partecipanti ricevono lo stesso intervento sanitario. Gli interventi possono essere personalizzati per diversi motivi, come ad esempio la titolazione per ottenere una “dose” adeguata (esempio 9a); la preferenza del partecipante, le sue abilità o la sua condizione (esempio 9b); l’adattamento può riguardare un elemento intrinseco dell’intervento come l’intensità crescente di un esercizio (ad esempio 9c). Dovrebbero quindi essere fornite una breve spiegazione e una guida per la personalizzazione, incluse le variabili o i princìpi utilizzati per la valutazione dei partecipanti (esempi 9b, 9c) e la successiva “personalizzazione”. Questa può avvenire in diversi momenti e gli autori dovrebbero descrivere ogni snodo decisionale e le relative regole (esempio 9d). Se si utilizzano materiali o istruzioni decisionali, come ad esempio diagrammi di flusso, algoritmi o nomogrammi di dosaggio, questi dovrebbero essere riportati, con gli opportuni riferimenti bibliografici (esempio 9d) o le indicazioni per reperirli (esempio 9a).
Item 10. Modifiche: se l’intervento sanitario è stato modificato nel corso dello studio, descrivere le variazioni (cosa, perché, quando e come).
Esempi:
- 10a. In questo studio un team multiprofessionale di medici di famiglia e infermieri territoriali hanno effettuato il 95% delle attività di screening e di intervento […]. A causa del lento reclutamento, il team di ricerca che aveva erogato la formazione sulle procedure dello studio ha effettuato anche lo screening e l’intervento breve in 10 strutture, reclutando ulteriori 152 pazienti, pari al 5% del numero totale dei partecipanti allo studio (41).
- 10b. A causa di computer obsoleti e senza connessione Internet 7 medici di famiglia non hanno potuto installare e utilizzare il software funzionale. Hanno usato una versione cartacea strutturata, poi trasmessa via fax al team di ricerca dopo ogni appuntamento (59).
Spiegazione. Questo item riguarda le modifiche che si verificano a livello di studio, non eventuali personalizzazioni descritte all’item 9. Modifiche impreviste all’intervento sanitario possono verificarsi durante il corso dello studio, soprattutto negli studi iniziali (pilota). Se questo accade, è importante spiegare che cosa è stato modificato, perché e quando sono state apportate modifiche, e come l’intervento modificato differiva dall’originale (esempio 10a, in cui la modifica riguarda chi ha erogato l’intervento; esempio 10b, in cui la modifica riguarda i materiali). Le modifiche possono riflettere il mutare delle circostanze oppure una maggiore comprensione dell’intervento sanitario, che è importante trasmettere per evitare inutili ripetizioni di errori nel riprodurre il medesimo intervento. Le modifiche all’intervento dovrebbero sempre essere descritte anche se si sono verificate tra la pubblicazione del protocollo o dello studio pilota e quella dell’articolo principale.
Item 11. Quanto bene (pianificato): se è stata valutata l’aderenza e la fedeltà all’intervento sanitario, descrivere come e da chi, ed eventuali strategie utilizzate per mantenere o migliorare la fedeltà.
Esempi:
- 11a. I patologi sono stati addestrati ad individuare la diffusione laterale del tumore secondo quanto definito nel protocollo [riferimenti bibliografici]. I risultati dell’esame istopatologico dei campioni sono stati esaminati da un gruppo di patologi supervisori e da un responsabile della qualità (60).
- 11b. Il personale nei siti di studio è stato formato all’inizio, ed è stata effettuata una supervisione della terapia con incontri settimanali tra terapeuti e ricercatori. Le sedute di terapia cognitiva sono state registrate con il consenso del partecipante per permettere loro, come parte del lavoro a casa, di ascoltare i nastri e di collaborare alla supervisione. Nel corso del trial un campione di 80 nastri è stato valutato secondo la scala di terapia cognitiva modificata [riferimenti bibliografici] e secondo la scala di aderenza alla terapia cognitiva nelle popolazioni a rischio [riferimenti bibliografici], per garantire un rigido rispetto del protocollo per tutta la durata dello studio. Questi nastri sono stati prodotti sia nelle fasi iniziali sia in quelle conclusive della terapia e hanno incluso partecipanti per ognuno degli anni di reclutamento (61).
- 11c. L’aderenza alla terapia farmacologica in studio è stata valutata mediante un conteggio delle pastiglie autogestito e riportato dal paziente tramite monitoraggio telefonico. L’assunzione delle compresse è stata poi classificata come: nessuna assunzione, assunzione minima (1-24% delle dosi prescritte), assunzione parziale (25-49%), assunzione della maggior parte delle compresse (50-74%), assunzione completa (75-100%) (62).
- 11d. Il training sarà effettuato in modo indipendente in ciascuno dei tre centri regionali dello studio. Tutti i formatori dovranno aderire allo stesso protocollo di addestramento per garantire training standardizzato in tutti i centri. Il training sarà pianificato e valutato congiuntamente da tutti i formatori utilizzando role-playing e tecniche di revisione tra pari. Inoltre, il responsabile del progetto in qualità di osservatore durante le prime due sessioni di formazione in ogni centro, fornirà un feedback ai formatori, al fine di uniformare ulteriormente la formazione [nota, questo esempio è tratto da un protocollo] (63).
Spiegazione. L’aderenza ad un intervento sanitario si riferisce al grado con cui viene erogato rispetto alle intenzioni dei ricercatori (64) e può influenzarne l’efficacia (65). I termini utilizzati per descrivere questo concetto variano tra le discipline e comprendono l’integrità del trattamento, l’aderenza del professionista nelle procedure di erogazione dell’intervento, la compliance del partecipante e la fedeltà nell’erogazione dell’intervento sanitario. Questo item, così come l’item 12, va oltre la semplice aderenza all’intervento (es. numero di partecipanti trattati con l’intervento farmacologico o con l’esercizio) e si riferisce a “quanto bene” l’intervento è stato ricevuto o erogato (es. numero di partecipanti che hanno assunto il farmaco o eseguito gli esercizi, quantità di terapia assunta o esercizio eseguito e per quanto tempo). A seconda dell’intervento, l’aderenza può riferirsi ad una o più parti dell’intervento, come la formazione di chi lo ha erogato (esempi 11a, 11b, 11d), l’erogazione dell’intervento (esempio 11b) e l’aderenza all’intervento (esempio 11c). Le misure usate per determinare la fedeltà di esecuzione di un intervento varieranno anche in base al tipo di intervento. Ad esempio, in semplici interventi farmacologici, per valutare la fedeltà spesso ci si concentra sull’aderenza all’assunzione del farmaco (esempio 11b). Tuttavia negli interventi complessi, come la riabilitazione, gli interventi psicologici o comportamentali, la valutazione della fedeltà è più complessa (esempio 11b). Esistono varie strategie e strumenti predefiniti finalizzati a garantire la fedeltà prima dell’esecuzione dell’intervento (esempio 11d) o durante lo studio (esempio 11b). Se sono state utilizzate eventuali strategie o strumenti per garantire la fedeltà, devono essere chiaramente descritti. Tutti i materiali utilizzati per valutare o mantenere la fedeltà dovrebbero essere inclusi, fornendo i riferimenti bibliografici o indicando dove possono essere reperiti.
Item 12: Quanto bene (erogato): se è stata valutata l’aderenza e la fedeltà all’intervento sanitario, descrivere la misura in cui l’intervento sanitario è stato erogato secondo quanto pianificato.
Esempi:
- 12a. La media (±DS) del numero di sessioni di fisioterapia frequentate era 7,5 (±1,9). 7 pazienti (9%) hanno completato meno di 4 sedute di fisioterapia per vari motivi: mancata partecipazione, trasferimento di residenza all’estero, recupero dal dolore. Dei pazienti nei gruppi di fisioterapia, il 70% è stato aderente al programma di esercizi a casa per almeno 5 delle 7 settimane (66).
- 12b. Il gruppo esercizio precoce – early exercise (EE) – ha riportato un tasso di aderenza del 73% al (tempo) T2 e il 75,7% al (tempo) T3, e il gruppo esercizio tardivo – delayed exercise (DE) – ha riportato un’aderenza dell’86,7% al T3 […] il gruppo EE ha riportato ostacoli all’esercizio, legati alla malattia e al trattamento durante il periodo di trattamento per il tumore (“astenia da chemioterapia” 14%; “astenia” 10%); oppure ostacoli legati alla vita privata (“malattie, come raffreddore e influenza” 16%; “problemi familiari” 13%) (67).
- 12c. Un totale di 214 partecipanti (78%) ha riferito di assumere almeno il 75% delle compresse previste dallo studio; tale percentuale era simile nei due gruppi (62).
- 12d. L’integrità della terapia psicologica è stata valutata con la scala di valutazione della terapia cognitiva [riferimenti bibliografici] per attribuire un punteggio alla trascrizione di 40 sessioni online per i pazienti che avevano completato almeno 5 sedute di terapia. Grazie all’uso di un computer che ha generato numeri random, per ogni terapeuta è stato selezionato almeno uno di questi pazienti. Per questi pazienti, la sessione 6 o la penultima sessione sono state valutate da due terapeuti indipendenti formati in CBT (cognitive behaviour therapy – terapia cognitivo-comportamentale), che hanno dato valutazioni medie di 31 (± 9 DS) e 32 (± 13 DS) su un massimo ottenibile di 72 (45).
Spiegazione. Per varie ragioni un intervento sanitario, o parte di esso, può non essere erogato come previsto, influenzando così la fedeltà all’intervento. Gli autori dovrebbero descrivere in che misura l’intervento erogato è differente da quello pianificato. Queste informazioni possono aiutare a spiegare i risultati dello studio, a minimizzare gli errori di interpretazione degli esiti dello studio, a influenzare le future modifiche all’intervento, e, in caso di scarsa aderenza, possono indicare la necessità di ulteriori studi o strategie per migliorare la fedeltà o l’aderenza68,69. Ad esempio, alcuni aspetti dell’intervento potrebbero non essere graditi ai partecipanti, influenzando la loro aderenza. Le modalità con cui sarà riportata la fedeltà all’intervento rispecchierà le misure utilizzate per valutarla (esempi 12a-d), come descritto all’item 11.
Discussione
Chi dovrebbe usare la checklist TIDieR?
Gli item descritti potrebbero essere utilizzati per migliorare il reporting degli interventi sanitari, guidare gli autori a strutturare il resoconto dei loro interventi, i revisori e gli editori a valutare le descrizioni, e i lettori ad utilizzare le informazioni. In linea con gli statement CONSORT 2010 e SPIRIT 2013, si consiglia di descrivere gli interventi sanitari con un livello di dettaglio sufficiente a garantirne la riproducibilità e si raccomanda agli autori l’utilizzo della checklist TIDieR per raggiungere questo obiettivo. Dal momento che non sempre è possibile includere nell’articolo originale i dettagli dell’intervento, la checklist TIDieR incoraggia gli autori a indicare il reporting di tutti gli item, precisando dove possono essere reperiti.
Il numero di item della checklist riportati aumenta quando le riviste richiedono il completamento della checklist come parte del processo di sottomissione del lavoro (70). Per tale ragione le riviste dovrebbero adottare l’uso della checklist TIDieR, analogamente a quanto fatto per il CONSORT e altri statement. Questo può avvenire modificando le istruzioni per gli autori, pubblicando un editoriale sul reporting degli interventi sanitari e/o includendo un link alla checklist sul sito web della rivista. Attualmente solo un numero limitato di riviste forniscono indicazioni specifiche sul reporting degli interventi sanitari (71) e/o hanno politiche editoriali in cui si afferma che non pubblicheranno trial per i quali non siano disponibili i protocolli o i dettagli completi dell’intervento (72). Incoraggiamo altre riviste a prendere in considerazione l’adozione di analoghe policy editoriali. Tutti i link forniti dalle riviste e dagli autori dovrebbero essere affidabili e duraturi. Sono necessari anche spazi stabili in cui rendere disponibile la descrizione degli interventi sanitari e il loro sviluppo necessita la collaborazione di tutti gli stakeholders della comunità scientifica: ricercatori, editori, finanziatori.
Gli autori potrebbero anche decidere di seguire gli item della checklist nella descrizione di interventi nelle revisioni sistematiche in modo che i lettori delle revisioni possano avere accesso a tutti i dettagli di ogni intervento (o almeno alle modalità con cui ottenere ulteriori informazioni) che vogliano replicare dopo aver letto la revisione.
Utilizzo della checklist TIDieR con gli statement
CONSORT e SPIRIT
Per gli autori che sottomettono per la pubblicazione report di studi randomizzati, suggeriamo di utilizzare la checklist TIDieR in associazione a quella del CONSORT. In particolare, all’item 5 della checklist CONSORT gli autori dovrebbero inserire la frase “fare riferimento alla checklist TIDieR”, fornendo separatamente la checklist TIDieR completata. Le riviste dovranno di conseguenza modificare le istruzioni per gli autori e i loro editori e revisori essere a conoscenza di questo cambiamento.
Considerata la crescente rilevanza dei protocolli pubblicati come fonte di informazioni sugli interventi sanitari, l’utilizzo della checklist TIDieR in associazione con lo SPIRIT statement 2013 può facilitare questo processo. Di conseguenza, quando descrivono l’item 11 della checklist SPIRIT per la pubblicazione di protocolli di trial, gli autori dovrebbero rimandare alla checklist TIDieR, tenendo in considerazione che gli item 10 e 12 non sono applicabili nei protocolli, in quanto possono essere completati solo alla conclusione dello studio.
Gli autori di disegni di studio diversi dai trial randomizzati possono usare la TIDieR come checklist autonoma o in combinazione con il reporting statement relativo al disegno dello studio (es. STROBE statement). Siamo consapevoli che descrivere in maniera adeguata interventi complessi può essere impegnativo e che per quelli particolarmente complessi la checklist TIDieR potrebbe agevolare la descrizione dell’intervento sanitario, ma non essere in grado di catturarne l’intera complessità.
Siamo consapevoli che l’adesione alla checklist TIDieR aumenterà la lunghezza di un articolo, soprattutto se il protocollo dello studio non è pubblicamente disponibile. In ogni caso, questo è indispensabile per migliorare il reporting degli interventi sanitari. Dal momento che le riviste riconoscono l’importanza di un reporting adeguato degli studi e di metodi ampiamente descritti, e che molte stanno evolvendo verso un formato solo elettronico, o ibrido stampato e elettronico con pubblicazione online dell’intero protocollo di studio, questo potrebbe diminuire gli ostacoli alla qualità del reporting. Ad esempio, il gruppo editoriale di Nature ha recentemente rimosso i limiti di lunghezza nella sezione dei metodi degli articoli sottomessi e ricorda che: «Se è necessario uno spazio ulteriore per descrivere i metodi in maniera completa, l’autore dovrebbe includere una sezione “Sintesi dei Metodi” di 300 parole e fornire una sezione aggiuntiva “Metodi” alla fine del testo, dopo la legenda delle figure, che apparirà solo nella versione online dell’articolo. La sezione Metodi dovrebbe essere redatta in maniera più concisa possibile, ma dovrebbe contenere tutti gli elementi necessari per consentire l’interpretazione e la riproducibilità dei risultati» (73).
Conclusioni
Consistenti evidenze indicano che la qualità del reporting della ricerca in ambito sanitario è inaccettabilmente scarsa. La checklist e la guida TIDieR dovrebbero supportare autori, editori, revisori e lettori. Alcuni autori potrebbero percepire questa checklist come un ulteriore ostacolo in termini di tempo e rivolgersi per la pubblicazione ad una rivista che non adotti linee guida per il reporting.
Le linee guida per il reporting adottate e implementate in modo adeguato forniscono a editori, revisori e autori la possibilità di svolgere un lavoro migliore nella descrizione completa e trasparente di ciò che è stato fatto e trovato74. Procedere in questo modo aiuterà a ridurre gli sprechi nella ricerca75,76 aumentando il loro potenziale impatto sulla salute.



